Aide à la relecture : Marguerite Dontenwille
Abréviations :
ASI : articulation(s) sacro-iliaque(s)
DSI : douleur(s) en lien avec les articulations sacro-iliaques
DPPG : douleurs pelviennes postérieures en lien avec la grossesse
RAPPEL : cette partie nécessite des pré-requis sur la clinimétrie que vous retrouverez dans la première série d’articles consacrée aux douleurs en lien avec les articulations sacro-iliaques chez les sujets souffrant de lombalgie chronique : https://www.kinefact.com/troubles-musculo-squelettiques/examen-sacro-iliaques-3
- Elévation du membre inférieur jambe tendue active (Lasègue actif) :
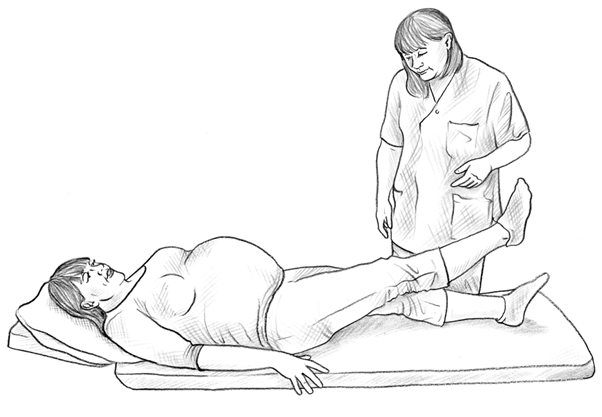
Figure 10 :
Test du Lasègue actif
La patiente est allongée sur le dos, avec les pieds écartés de 20 cm. On lui demande alors de décoller son pied de la table d’examen d’une hauteur d’environ 20 cm (Figure 10). La patiente doit alors évaluer la difficulté à réaliser cette tâche sur une échelle à 6 points : 0 : pas de difficulté, 1 : difficulté minime, 2 : un peu difficile, 3 : assez difficile, 4 : très difficile, 5 : impossible à réaliser. On répète l’opération du côté opposé et on additionne les notations de chaque côté afin d’obtenir un score sur 10. Le test est considéré comme négatif si le score est de 0, et positif si le score est supérieur ou égal à 1 ; la précision diagnostique du test a été évaluée pour ce cut-off [19].
Le peu d’études ayant évalué la performance diagnostique du Lasègue actif aboutissent à des résultats très hétérogènes ; on ne peut donc pas dégager de tendance concernant l’utilité clinique de ce test (Figure 11).
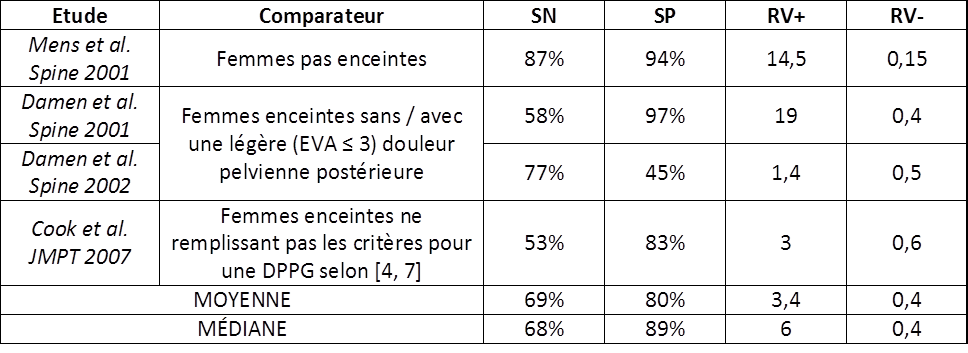
Figure 11 :
Comparaison de la clinimétrie du Lasègue actif
(SN : sensibilité, SP : spécificité, RV : ratio de vraisemblance)
Comme pour le test 4P, toutes les études ayant évalué les performances diagnostiques du Lasègue actif ont une faible qualité méthodologique (QUADAS < 10) en dehors de l’étude de Chad Cook [20] qui présente un faible risque de biais (QUADAS = 12/14) d’après Cook et Hegedus [9] (on remarque ici un risque de biais dans l’appréciation du risque de biais). Il faut par conséquent être prudent quant à l’interprétation que l’on ferait sur le plan diagnostique d’un résultat positif à ce test.
Puisqu’il n’existe pas de gold standard pour les DPPG [3] et afin d’évaluer la validité externe de ce test, la corrélation entre ce test et différentes variables a été mesurée, et notamment avec le Québec Back Pain Disability Scale (QBPDS), une échelle développée pour évaluer le degré d’invalidité liée à la lombalgie non-spécifique. Le score au Lasègue actif est fortement corrélé au score du QBPDS avec un coefficient de corrélation de Pearson (R) égal à 0,7. Cela signifie que le score au Lasègue actif constituerait une approximation du score au QBPDS, avec l’avantage de la simplicité et de la rapidité de réalisation [21].
Par ailleurs, ce test et son système de score bénéficient également d’une reproductibilité test-retest satisfaisante chez les patientes à une semaine d’intervalle (R = 0,87) [19].
En définitive, bien qu’il ait également été évalué pour ses performances diagnostiques, ce test semble avoir surtout un intérêt dans l’évaluation de la sévérité des DPPG [9, 21].
- Autres tests :
Dans une même étude, Chad Cook et son équipe ont cherché à évaluer la précision diagnostique de multiples variables, seules et en combinaison.
Il en ressort que 4 tests isolés possèdent chacun une spécificité de 100% et par conséquent un RV+ tendant vers l’infini. Ils semblent donc avoir individuellement une haute utilité en tant que tests d’inclusion s’ils sont positifs. En revanche, leurs RV- sont médiocres ; ils ne peuvent donc pas être utilisés pour l’exclusion d’une DSI lorsqu’ils sont négatifs. Ces 4 tests n’ont pas été testés en combinaison les uns avec les autres.
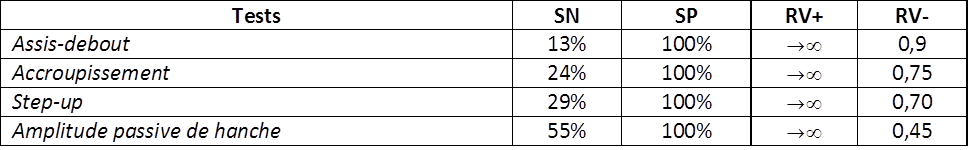
Figure 12 :
Clinimétrie des tests lorsqu’ils sont réalisés isolément [20].
Le critère de positivité était l’augmentation de la douleur de consultation lors de la manœuvre.
(SN : sensibilité, SP : spécificité, RV : ratio de vraisemblance)
Aucune des combinaisons évaluées d’éléments issus de l’examen physique avec des tests orthopédiques ne semblait avoir d’utilité significative tant pour l’inclusion que pour l’exclusion. Autrement dit, combiner les différents indices de l’examen n’a pas permis d’améliorer significativement la performance diagnostique au-delà de leur valeur individuelle. Notons cependant que toutes les combinaisons possibles n’ont pas été évaluées.
En parallèle, les tests communs aux clusters de Laslett et van der Wurff ont été évalués individuellement. Conformément à ce que nous avons vu pour les DSI chez des patients souffrant de lombalgies chroniques, leur utilité individuelle est médiocre (Figure 13). Malheureusement, bien qu’ils aient été évalués dans cette étude en combinaison avec d’autres éléments de l’évaluation clinique, la valeur de la combinaison de Laslett-van der Wurff n’a pas été étudiée, ne permettant donc pas de confirmer ni même d’infirmer l’utilité de ce cluster chez les femmes enceintes.
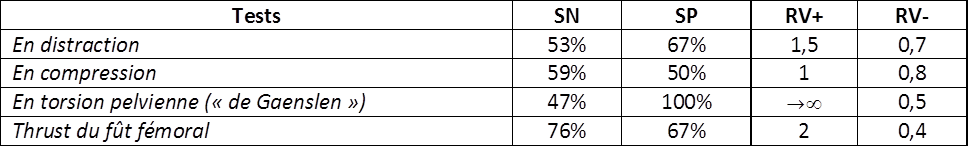
Figure 13 :
Clinimétrie de tests issus du cluster de Laslett-van der Wurff
(SN : sensibilité, SP : spécificité, RV : ratio de vraisemblance)
Remarques sur l’étude de Cook et al. [20] :
- Le test en distraction a été réalisé dans l’étude de Cook avec les bras croisés alors que Laslett suggère de le réaliser avec les bras parallèles ; cela modifie l’orientation des forces ainsi que la quantité de force transférable par l’examinateur. Cette variation est susceptible d’impacter la précision diagnostique de ce test ainsi que sa reproductibilité.
- La référence standard utilisée dans cette étude n’était pas la même que celle de Laslett et van der Wurff. En effet, aucune participante n’a reçu de double injection diagnostique contrôlée. La classification des sujets comme ayant ou non une DPPG a été effectuée à partir des critères standards issus des recommandations européennes de 2008 [4, 7]. Bien que cela affecte nécessairement la validité et la comparabilité des résultats, ce choix est justifié par l’auteur par le fait que, comme nous l’avons évoqué dans la première partie de cette série de blogs, il est admis que plus d’une structure sont impliquées dans les DPPG dont le diagnostic est avant tout clinique.
- Cook et Hegedus, rapportent pour cette étude un faible risque de biais (QUADAS = 12) [9]. Cependant, Chad Cook étant également le premier auteur de l’étude [17], il y a par conséquent un risque de biais dans l’appréciation du risque de biais.
- Le faible échantillon (21 participantes) constitue également une limite à la puissance statistique de l’étude.
Il s’agit donc de tests prometteurs dans cette population spécifique, mais qui mériteront tout de même d’être réévalués, notamment en combinaison, avant de pouvoir être utilisés avec confiance.
Enfin, aucune donnée concernant la reproductibilité intra- et inter-examinateur des différentes variables n’a été rapportée par les auteurs.
Remarques générales concernant les tests pour les DPPG :
- Ces tests étant susceptibles d’engager le rachis lombaire (ainsi que l’articulation coxo-fémorale), il est primordial, comme nous l’avons déjà évoqué, d’en exclure une éventuelle contribution au préalable de la réalisation des tests afin d’éviter des faux positifs [3, 4, 22].
- La positivité des tests chez les femmes enceintes peut être confondue par une hypersensibilité étendue, susceptible d’être responsable de faux positifs aux tests orthopédiques [23].
- Globalement, la qualité méthodologique de ces études est médiocre (QUADAS < 10 [9]) ; autrement dit, il faut être prudent dans la prise en compte de ces résultats et leur intégration dans la pratique courante. Des études de meilleure qualité sont donc requises.
Conclusion
L’enjeu dans le cadre des DPPG, outre l’exclusion de toute pathologie non-« mécanique » (viscérale, cancéreuse, complication obstétrique etc.), réside dans la différenciation d’un syndrome douloureux lombaire d’un syndrome douloureux pelvien (DPPG), les deux affections n’ayant pas le même pronostic et n’impliquant pas la même prise en charge (Figure 14).
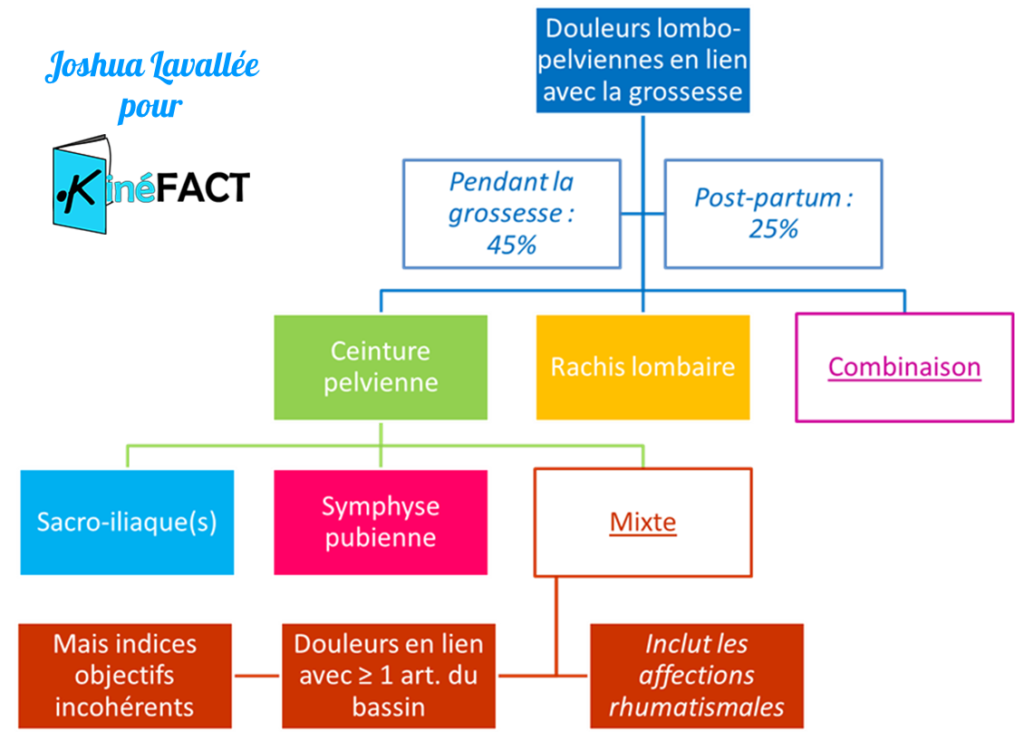
Figure 14 :
Classification clinique synthétique des douleurs lombo-pelviennes en lien avec la grossesse
Dans la mesure où plusieurs structures anatomiques différentes sont suspectées d’être impliquées dans les DPPG, aucun des tests développés pour nous aider dans cette différenciation clinique ne se suffit à lui-même, chacun étant susceptible de tester une dimension ou une structure particulière associée à ce syndrome. Cependant, bien qu’il soit recommandé de combiner les tests afin d’améliorer leur précision diagnostique [24 – 26], aucune étude n’a mis en évidence de combinaison ayant des performances diagnostiques satisfaisantes (mais cela peut être dû au fait que toutes les combinaisons de tests possibles n’ont pas été évaluées) [20].
En définitive, l’utilité clinique des tests pour les DPPG reste marginale étant donné leur faible support méthodologique. Néanmoins, faute de mieux, le test « 4P » dans une perspective d’inclusion de l’hypothèse d’une DPPG, et le Lasègue actif afin d’apprécier la sévérité de l’atteinte, sont deux tests qui pourraient rejoindre l’arsenal des cliniciens, tout en veillant à ne pas s’appuyer que sur eux pour conclure définitivement à une DPPG.
Merci d’avoir suivi cette 2ème série sur les DSI !
Articles précédents : Parties 1 et 2 de cet série et Partie 1 de la série précédente sur les DSI dans la lombalgie chronique
https://www.kinefact.com/troubles-musculo-squelettiques/tests-douleurs-pelviennes-grossesse-1/
Tests pour les douleurs pelviennes postérieures en lien avec la grossesse (Partie 2)
SUITE :
https://www.kinefact.com/troubles-musculo-squelettiques/traitement-sacro-iliaques-1/
Références : par ordre d’apparition dans le texte
- Wu WH, et al. Pregnancy-related pelvic girdle pain (PPP), I: Terminology, clinical presentation, and prevalence. Eur Spine J. 2004 Nov;13(7):575-89
- Ostgaard HC, Zetherström G, Roos-Hansson E. The posterior pelvic pain provocation test in pregnant women. Eur Spine J. 1994;3(5):258-60
- Gutke A, et al. Posterior pelvic pain provocation test is negative in patients with lumbar herniated discs. Eur Spine J. 2009 Jul;18(7):1008-12
- Vleeming A, et al. European Guidelines for the Diagnosis and Treatment of Pelvic Girdle Pain. Eur Spine J. 2008;17(6):794–819
- Vermani E, Mittal R, Weeks A. Pelvic girdle pain and low back pain in pregnancy: a review. Pain Pract. 2010 Jan-Feb;10(1):60-71
- Kanakaris K, Roberts CS, Giannoudis PV. Pregnancy-related pelvic girdle pain: an update. BMC Med. 2011 Feb 15;9:15
- Albert H, Godskesen M, Westergaard J. Evaluation of clinical tests used in classification procedures in pregnancy-related pelvic joint pain. Eur Spine J. 2000;9(2):161–166
- Fagevik Olsén M, Elden H, Gutke A. Evaluation of self-administered tests for pelvic girdle pain in pregnancy. BMC Musculoskelet Disord. 2014 Apr 27;15:138
- Cook C, Hegedus E. Orthopedic Physical Examination Tests: An Evidence-Based Approach – Pearson New International Edition. 2nd Edition 2017
- Robinson HS, et al. The reliability of selected motion- and pain provocation tests for the sacroiliac joint. Manual Therapy 12 (2007) 72–79
- Fagevik Olsén M, et al. Self-administered tests as a screening procedure for pregnancy-related pelvic girdle pain. Eur Spine J. 2009 Aug;18(8):1121-9
- Lijmer JG, et al. Empirical evidence of design-related bias in studies of diagnostic tests. JAMA. 1999 Sep 15;282(11):1061-6
- Rutjes AW, et al. Evidence of bias and variation in diagnostic accuracy studies. CMAJ. 2006 Feb 14;174(4):469-76
- Whiting PF, et al. A systematic review classifies sources of bias and variation in diagnostic test accuracy studies. J Clin Epidemiol. 2013 Oct;66(10):1093-104
- Damen L, et al. Pelvic pain during pregnancy is associated with asymmetric laxity of the sacroiliac joints. Acta Obstet Gynecol Scand. 2001 Nov;80(11):1019-24
- Damen L, et al. The prognostic value of asymmetric laxity of the sacroiliac joints in pregnancy-related pelvic pain. Spine (Phila Pa 1976). 2002 Dec 15;27(24):2820-4
- Kristiansson P, Svärdsudd K. Discriminatory power of tests applied in back pain during pregnancy. Spine (Phila Pa 1976). 1996;21(20):2337–2344
- Whiting P, et al. The development of QUADAS: a tool for the quality assessment of studies of diagnostic accuracy included in systematic reviews. BMC Med Res Methodol. 2003;3:25
- Mens JM, et al. Reliability and validity of the active straight leg raise test in posterior pelvic pain since pregnancy. Spine (Phila Pa 1976). 2001 May 15;26(10):1167-71
- Cook C, et al. Interrater reliability and diagnostic accuracy of pelvic girdle pain classification. J Manipulative Physiol Ther. 2007 May;30(4):252-8
- Mens JM, et al. Validity of the active straight leg raise test for measuring disease severity in patients with posterior pelvic pain after pregnancy. Spine (Phila Pa 1976). 2002 Jan 15;27(2):196-200
- Laslett et al. Diagnosing painful sacroiliac joints: A validity study of a McKenzie evaluation and sacroiliac provocation tests. Aust J Physiother. 2003;49(2):89-97
- Palsson TS, et al. Pregnancy is characterized by widespread deep-tissue hypersensitivity independent of lumbopelvic pain intensity, a facilitated response to manual orthopedic tests, and poorer self-reported health. J Pain. 2015 Mar;16(3):270-82
- Szadek KM et al. Diagnostic validity of criteria for sacroiliac joint pain: a systematic review. J Pain. 2009;10:354–368
- Sivayogam A, Banerjee A. Diagnostic performance of clinical tests for sacroiliac joint pain. Physical Therapy Reviews. 2011 Dec;16(6):462-7
- Hegedus, E. J., et al., Combining orthopedic special tests to improve diagnosis of shoulder pathology. Phys Ther Sport. 2015 May;16(2):87-92


Laisser un commentaire