Alison Grimaldi est une physiothérapeute expérimentée dont la thèse de doctorat portait sur les douleurs latérales de hanche. Elle travaille à Brisbane et fait partie de l’équipe de recherche des universités de Queensland et Melbourne. Elle va nous parler de l’étude LEAP, récemment publiée dans le British Journal of Medicine.
Je vous propose un petit condensé de ce qui se dit dans le podcast, pour:
- Vous aider à choisir si vous voulez l’écouter ou non, pour les anglophones.
- En tirer l’essentiel, pour les anglophobes.
![]() À raconter à vos patients
À raconter à vos patients
Connaissance académique
![]() Utile au cabinet
Utile au cabinet
L’étude
Sa dernière recherche portait sur le management des tendinopathies glutéales. En bref, les chercheurs ont pris 204 patients en 3 groupes et ont éliminé tout ceux qui n’avaient pas de symptômes de tendinopathies. Cette élimination a été confirmées par la clinique et l’imagerie.
Les groupes recevaient :
– exercices et éducation.
– une injection de cortisone
– surveillance simple (wait and see group).
Le groupe test participait a 14 séances individuelles sur 8 semaines avec un physiothérapeute. Les 2 premières sessions étaient basées sur une bonne compréhension de la pathologie et de comment gérer la charge de travail du tendon. Il y avait aussi la mise en route du programme d’exercices. Il était poursuivit à raison de 2 fois par semaine jusqu’à la semaine 6. Les deux dernières semaines, il était ajouté au programme d’auto-traitement des exercices de résistance avec des charges plus importantes.
Les résultats sur l’échelle globale de changement (Global Rating of Change) et l’Echelle Numérique étaient étudiés à 8 et 52 semaines. Le groupe test avait des meilleurs résultats à 8 semaines comme à 52 semaines (80% de succès).
![]() A 52 semaines tous les groupes avaient quand même bien progressé, probablement grâce à l’histoire naturelle de la maladie.
A 52 semaines tous les groupes avaient quand même bien progressé, probablement grâce à l’histoire naturelle de la maladie.
Le programme testé
L’éducation du patient était centrée sur comment diminuer la compression du tendon. La docteure Grimaldi explique que l’adduction, via la mise en tension de la bandelette illio-tibiale, « comprime » les tissus mous sur le grand trochanter.
On demandait aux patients de diminuer le temps passé en compression: les postures assises en adduction de hanche, les positions debout en appui quasi-unipodal et adduction etc.. Ils avaient aussi droit a une rééducation du geste de la marche et dans les escaliers (gait retraining) : beaucoup des patients étaient des femmes qui s’étaient mise à la marche après la ménopause avec de mauvais programmes d’entraînement et une mauvaise technique, plus contraignante.
![]() En guise de correction, on demande surtout une diminution de la longueur du pas, l’utilisation de la rampe et la diminution des mouvements du bassin. Beaucoup de patients faisaient également des étirements : et on leur demande de diminuer ceux qui augmentent la compression de la face latérale de la hanche. La position de sommeil a aussi été adaptée : le décubitus dorsal (jambes décroisées) est évidemment adapté, mais on peut aussi utiliser le décubitus controlatéral avec un bon coussin entre les jambes, éventuellement le décubitus homo-latéral avec un sur-matelas mou. La préférée d’Alison est le 3/4 de décubitus ventral. On part d’un décubitus homo-latéral et on se tourne vers le décubitus ventral en s’appuyant sur des coussins. La force compressive est alors beaucoup plus antérieure que trochantérienne.
En guise de correction, on demande surtout une diminution de la longueur du pas, l’utilisation de la rampe et la diminution des mouvements du bassin. Beaucoup de patients faisaient également des étirements : et on leur demande de diminuer ceux qui augmentent la compression de la face latérale de la hanche. La position de sommeil a aussi été adaptée : le décubitus dorsal (jambes décroisées) est évidemment adapté, mais on peut aussi utiliser le décubitus controlatéral avec un bon coussin entre les jambes, éventuellement le décubitus homo-latéral avec un sur-matelas mou. La préférée d’Alison est le 3/4 de décubitus ventral. On part d’un décubitus homo-latéral et on se tourne vers le décubitus ventral en s’appuyant sur des coussins. La force compressive est alors beaucoup plus antérieure que trochantérienne.
Évidemment, mal tournés, ces conseils pourraient provoquer une kinésiophobie importantes. Les physiothérapeutes essayaient de présenter cette diminution de la compression comme un moyen de contrôler la douleur en évitant d’irriter le tendon (« ça le rends grognon »). Cela semble avoir été un succès et la plupart des patients ont rapporté une sensation d’autonomisation ! (empowerment).
![]() Côté exercices, on avait un programme maison, composé d’abord d’exercices isométriques d’abduction:
Côté exercices, on avait un programme maison, composé d’abord d’exercices isométriques d’abduction:
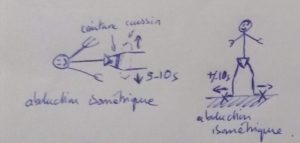
- en Décubitus Dorsal, coussin sous les genoux en légère abduction (pour éviter toute compression). Avec une ceinture autour des cuisses, on demande une poussée progressive en Abduction, tenue 5-10s, 10x, matin et soir.
- debout, les pieds plus large que le bassin, le patient pousse contre le sol vers l’abduction une dizaine de secondes, au moins 2 fois d’affilée, plusieurs fois dans la journée.
On utilise aussi le pont fessier, avec la progression suivante:
- Pont simple, les pieds très proches des fesses (pour inhiber les ischio’s), on réalise des montées/descentes de 3 secondes chacune pour bien quantifier le « Temps Sous Tension ».
- Pont décalé, avec le pied controlatéral plus loin
- Bilatéral avec retrait d’une jambe une fois la position haute atteinte.
- Unilatéral (cliquez pour agrandir)

La progression était guidée par les performances du patient, notamment la qualité du mouvement et la quantité de douleur. On cherchait à éviter de déclencher une douleur trop importante pendant, peu de temps après la session et/ou le lendemain matin.
Il était également prescris des squats:
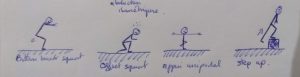
- Bottom back squat
- Squat décalé
- Appui unipodal
- Step-Up
On portait une attention particulière sur la rotation/adduction du fémur (ndt: en effet, la stimulation du moyen fessier serait moindre avec la chute du genoux en valgus, mais je me méfierais de la façon dont on l’amène pour pas rendre le patient kinésiophobe).
Pour garantir un bon contrôle moteur, on hésite pas à utiliser un appui des mains, que l’on pourra retirer au fur et à mesure de la progression.
Il ne faut aussi pas oublier de charger dans le plan frontal !
On peut commencer avec un bête side step, mais il faut rapidement donner de la résistance: chez le Alison, c’est avec une machine, le TWS slider pour faire du « skating » : une abduction bilatérale. A la maison, le bilatéral étant compliqué on privilégie un simple exercice unilatéral. C’est facile, avec un élastique entre les jambes et quelque chose de glissant sous le pied mobile depuis une position de « »mini-squat ».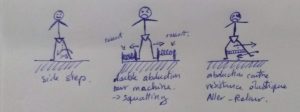
- Side-step
- Skating
On peut commencer à une difficulté moyenne, mais on veut vraiment travailler sur un niveau dur, voir très dur. Le but est de changer la tolérance à la charge du patient et pour ça, il va vraiment falloir chercher une perception de fatigue importante.
Le programme consistait en trois séance par semaine (deux au cabinet, une à la maison) de travail lent avec beaucoup de résistance (Heavy Slow Loading).
Au cours de la progression, on double le travail à la maison (toujours sur une session) pour maintenir la difficulté à difficile ou très difficile.
Plus d’informations sur la chercheuse
La fin du podcast digresse un peu: on parle du site du docteur Grimaldi, qui contient pas mal de papiers et vidéos gratuits sur les différents articles auxquels elle a contribué, ainsi que des E-books (payants) dont un sur la tendinopathie du moyen fessier.
J’aurai la chance de la voir au Congrès de la World Conference of PhysioTherapy à Genève cette année. On peut également la suivre sur Twitter si on veut suivre ses travaux.

Laisser un commentaire