 Gaetan Henry, masseur-kinésithérapeute DE depuis 2017 est intervenant aux IFMK du CEERFF et de l’AP-HP. Il est également entraîneur d’athlétisme et kinésithérapeute libéral quand il n’est pas confiné. Il a pu côtoyer le monde de la thérapie manuelle de par sa formation initiale et continue et de ses collègues formés dans des cursus longs. Il signe ici pour KinéFACT une série d’articles sur la thérapie manuelle sous le prisme des preuves, envisageant différentes hypothèses sur son fonctionnement. Comme vous l’avez remarqué, le titre de l’article est un clin d’oeil au livre de N. Pinsault et R. Monvoisin : « Tout ce que vous n’avez jamais voulu savoir sur les thérapies manuelles ».
Gaetan Henry, masseur-kinésithérapeute DE depuis 2017 est intervenant aux IFMK du CEERFF et de l’AP-HP. Il est également entraîneur d’athlétisme et kinésithérapeute libéral quand il n’est pas confiné. Il a pu côtoyer le monde de la thérapie manuelle de par sa formation initiale et continue et de ses collègues formés dans des cursus longs. Il signe ici pour KinéFACT une série d’articles sur la thérapie manuelle sous le prisme des preuves, envisageant différentes hypothèses sur son fonctionnement. Comme vous l’avez remarqué, le titre de l’article est un clin d’oeil au livre de N. Pinsault et R. Monvoisin : « Tout ce que vous n’avez jamais voulu savoir sur les thérapies manuelles ».
Tout ce que vous avez toujours voulu savoir sur les thérapies manuelles
Comment déterminer si l’utilisation de la thérapie manuelle est pertinente ? Quel(s) raisonnement(s) avoir pour structurer et appliquer de la thérapie manuelle en pratique ?
Cette série d’articles va permettre de nous interroger sur la pertinence de l’approche manuelle en pratique clinique, d’un point de vue diagnostic (palpation, perception de mobilité) et thérapeutique. Les différentes argumentations et explications pour justifier son utilisation sont aussi analysées.
À l’heure où de nombreux thérapeutes considèrent la situation hands on/hands off comme dichotomique et où chacun s’efforce de défendre son point de vue, il apparaît nécessaire de faire un état des lieux de la littérature sur le sujet.
Fin janvier 2020 ont eu lieu les rencontres Euro-Physio qui avaient pour thème « Hands off-hands on, le juste équilibre ». Le titre en lui-même pose question: ces deux approches sont-elles réellement dissociables, et faudrait-il absolument un équilibre entre les deux ?

À la sortie du diplôme mes réflexions étaient les suivantes :
- Dans quelles situations la thérapie manuelle est-elle le traitement le plus adapté pour le patient ?
- Et si elle est pertinente, quelles sont les meilleures techniques à utiliser ?
Naturellement, je cherchais donc à analyser la littérature et à regarder en fonction des pathologies quelle serait la meilleure technique à utiliser et si le traitement manuel en lui-même était approprié.
- Première désillusion (ou révélation, tout dépend le point de vue) : accepter que je ne soignais pas une pathologie, mais un patient.
- Seconde désillusion : Accepter, que même avec tous les efforts du monde, je ne parviendrais jamais à trouver une réponse à ces questions.
Première difficulté, la littérature est abondante et hétérogène, et les auteurs ne définissent pas toujours les termes de la même manière. En effet, le terme « thérapie manuelle » peut renvoyer à la fois à une technique manuelle, mais peut aussi sous-entendre un processus plus complexe faisant appel à un raisonnement clinique découlant à l’application d’un traitement spécifique (Silvernail2012). Certains sont ainsi fortement attachés à la distinction du terme « thérapie manuelle » de « thérapie manuelle orthopédique ».
Ainsi Farrell et al, dans un article publié en 1992 et traduit en 2015 par l’association OMT-France, proposaient de définir la thérapie manuelle de la manière suivante : « la thérapie manuelle n’est pas une spécialité utilisant seulement des techniques de mouvement passif. De nombreux thérapeutes semblent s’accorder sur le fait que les techniques manuelles incluent le massage et l’étirement musculaire des tissus mous, les techniques de décoaptation et de traction, la manipulation de haute vélocité et la mobilisation articulaire, qu’elles soient spécifiques (p. ex. spécifique au mouvement d’un segment vertébral comme L4-L5) ou générales (p. ex. spécifique à une région du rachis comme L1-S1), et ce qu’on appelle la tension neuroméningée ».
Certains termes posent déjà question, mais nous y reviendrons plus tard.
On associera donc le terme TMO à un processus faisant appel à un raisonnement clinique sous couvert, pour reprendre les termes utilisés par l’association OMT-France, « de l’exigence d’une expertise basée sur l’Evidence Based Practice et le contexte biopsychosocial du patient […] une expertise musculosquelettique de l’interrogatoire au traitement […] qui peut être hands ON et hands OFF».
C’est donc une définition de la kinésithérapie de manière générale. https://www.youtube.com/watch?time_continue=229&v=wg0xWam895I&feature=emb_title
Le massage par exemple, peut donc être défini comme une thérapie manuelle, pour autant ce terme seul présente une riche taxonomie (Shermann2006).
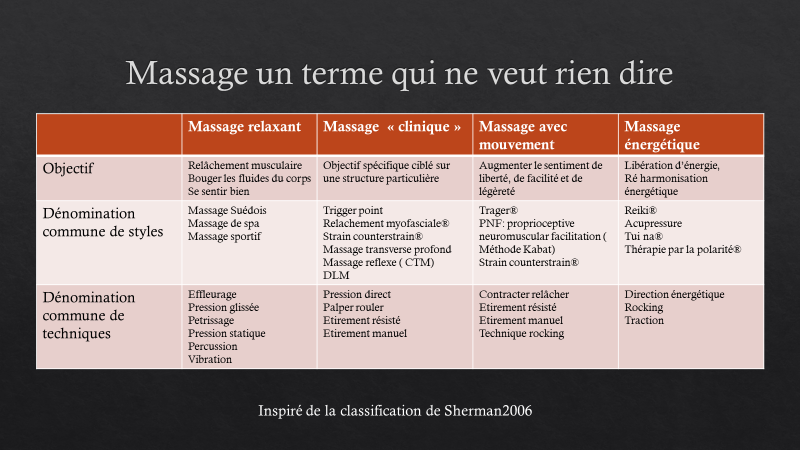
Donc puisque la définition de la TMO correspond à la définition de la kinésithérapie, on parlera donc ici des thérapies manuelles et du raisonnement clinique qui leur est associé.
Au-delà de l’aspect méthodologique des études et de l’hétérogénéité des critères PICO(Population/Intervention/Comparaison/Outcome) retrouvés, il semble ressortir quelques grandes approches conceptuelles des thérapies manuelles au sens général du terme.
On pourra notamment citer :
- L’approche biomécanique : qui vise à diagnostiquer et si nécessaire à traiter un gain ou une perte de mobilité spécifique, un mouvement « dysfonctionnel ».
- L’approche pathologique : qui va s’intéresser au traitement d’une structure particulière, comme le disque ou encore les processus articulaires postérieurs (PAP).
- L’approche symptomatologique : qui va s’intéresser aux symptômes du patient et va chercher à les modifier.
- L’approche contextuelle et relationnelle : qui va placer le traitement manuel comme un moyen de renforcer l’alliance thérapeutique et qui sera mis en place selon les expériences et les attentes du patient.
Ces approches peuvent être effectuées de manières concomitantes et ne sont pas totalement indissociables les unes des autres.
Voici un petit sommaire présentant la structure de cette série d’article.
| Thématique(s) abordée(s) | |
| 1er article | Approche biomécanique |
| 2ème article |
Approche pathologique Analyse de sous-groupe Comparaison de techniques Comparaison de placebo |
| 3ème article |
Effets contextuels Toucher thérapeutique Effets neurophysiologiques Interaction non-verbale patient thérapeute |
L’approche biomécanique
L’approche biomécanique s’intéresse à la recherche d’un quelconque déficit de mobilité ou de positionnement en lien ou non avec les symptômes du patient. Pour certains cela va encore plus loin avec la recherche d’une vertèbre “mal positionnée, voire déplacée, ou encore un bassin décalé”. Les termes que l’on peut retrouver fréquemment utilisés sont : dysfonction vertébrale, décentrage ou encore subluxation ; initialement ces termes remontant au début du XXème siècle renvoient à une hypothèse biomécanique mono-causale (Liem 2016).
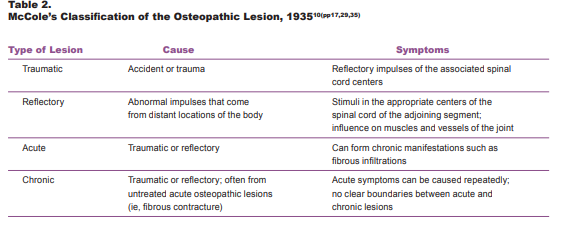
Issue de Liem et al. 2016
Dans ce cadre théorique, un étage hypo-mobile est recherché. Une fois identifié, les stratégies possibles sont les suivantes :
- Effectuer des techniques visant cet étage pour augmenter la mobilité (Tuttle 2009).
- Se servir de cette information dans notre processus décisionnel de manipulation vertébrale, ou pour la mise en place d’un programme de stabilisation si hypermobilité (Flynn 2002, Fritz 2005).
- Se servir de cette information avec un objectif de test re-test pour évaluer l’efficacité de nos techniques (Bialosky 2009 ; Wong 2017).
Cette approche résulte de postulats anciens comme les lois de Fryette par exemple, basées sur des études ayant une validité externe médiocre (études cadavériques non-transposables). Ces postulats ont tendance à ne pas évoluer malgré des données biomécaniques plus récentes les contredisant (Zegarra-Parodi 2007).
Afin d’analyser l’approche biomécanique de manière méthodique, j’ai choisi de construire mon analyse à travers le prisme du rasoir d’Ockham. Cette idée m’a été inspirée par le livre « Tout ce que vous n’avez jamais voulu savoir sur les thérapies manuelles » de N. Pinsault et R. Monvoisin. L’approche biomécanique va-t-elle donc franchir le test du rasoir d’Ockham ?
Pluralitas non est ponenda sine necessitate : les multiples ne doivent pas être utilisés sans nécessité ou, il y a une limite au nombre de suppositions auxquelles tu dois faire appel pour soutenir une théorie pour qu’elle reste valide.
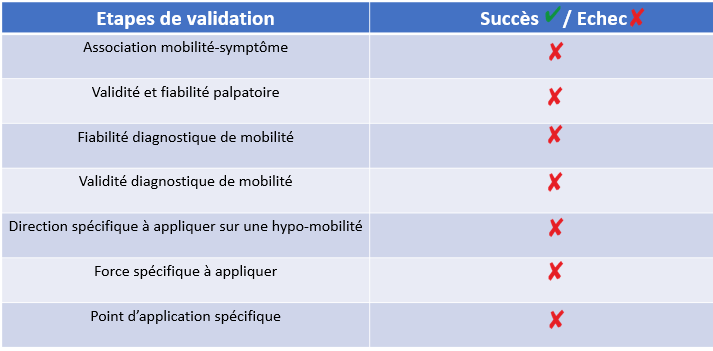
 Si l’on applique le prisme du rasoir d’Ockham dans l’analyse de l’approche biomécanique, on s’aperçoit qu’elle est coûteuse en hypothèses, car elle fait appel à de nombreuses prémisses encore non-validées. En effet, pour sous-entendre que l’approche biomécanique soit valide, il faut passer par la validation d’un certain nombre d’étapes préliminaires.
Si l’on applique le prisme du rasoir d’Ockham dans l’analyse de l’approche biomécanique, on s’aperçoit qu’elle est coûteuse en hypothèses, car elle fait appel à de nombreuses prémisses encore non-validées. En effet, pour sous-entendre que l’approche biomécanique soit valide, il faut passer par la validation d’un certain nombre d’étapes préliminaires.
Exposons cela via la recherche d’une hypo-mobilité :
Afin de pouvoir justifier la recherche d’une hypo-mobilité, il faut déjà connaître la pertinence du traitement qui en découle, s’il y une association entre hypo-mobilité et symptômes.
Au niveau du diagnostic, il faut ensuite pouvoir être certain que nous savons repérer une perte de mobilité segmentaire, on définira cela comme la validité ou précision diagnostique.
Isolée, une bonne validité ou précision diagnostique n’est pas suffisante, « même une horloge cassée donne l’heure juste 2 fois par jour ». Autrement dit, un test précis « par hasard » (donc non-reproductible) n’a pas d’intérêt sur le plan clinique.
Il est donc nécessaire que les évaluateurs soient capables de répéter le diagnostic en réitérant un même test, c’est-à-dire que la reproductibilité ou fiabilité intra-examinateur soit élevée, et que nos collègues retrouvent les mêmes résultats eux aussi (on parle ici de reproductibilité/fiabilité inter-examinateur).
D’un point de vue quantitatif, l’idéal serait de chiffrer cette perte de mobilité, et d’être là aussi reproductible.
Mais avant de pouvoir faire un test de mobilité, il faut être sur qu’on est au bon endroit pour la tester.
Cela sous-entend de savoir palper correctement les repères osseux, musculaires, ou encore ligamentaires, et donc là aussi, être capable d’être précis et reproductible.
Passée l’étape du diagnostic, vient l’application du traitement : il faut pouvoir être certain qu’avec nos mains nous aurons un impact spécifique et précis sur l’hypo-mobilité repérée, et que cet impact sera modulable selon différentes modalités thérapeutiques (force, direction et point d’application appliqué) et reproductible.
Voyons donc s’il est possible d’affirmer que l’approche biomécanique est pertinente pour appliquer la thérapie manuelle :
1. Association mobilité/ symptômes
Il n’existe pas de différence significative entre la perte de mobilité segmentaire et la présence de douleur cervicale (Branney2014).
Les patients voient une diminution de leur douleur lombaire après manipulation indépendamment du fait qu’il y ait une bonne ou mauvaise mobilité segmentaire au niveau lombaire (Wong 2017 ; Fritz 2005 ; Kulig 2004 ; Snodgrass 2012).
L’amélioration via l’application d’une technique manuelle n’est pas dépendante d’une approche biomécanique spécifique (Chiradjenant 2003 ; Kanlayanaphotporn 2009 ; Aspinall 2019 ; Aquino 2013 ; De Oliveira 2013 ; Schomacher 2009 ; McCarthey 2019 ; Donaldson 2016).
Par exemple, dans l’étude de Kanlayanaphotporn, 60 patients avec une cervicalgie unilatérale aigüe ont été évalués puis répartis dans deux groupes. Les évaluateurs n’effectuaient pas le traitement et, dans le cas du premier groupe, transmettaient les véritables informations biomécaniques recueillies pendant le bilan (vertèbre raide, symptomatique, application de force douloureuse etc.) aux thérapeutes chargés d’effectuer le traitement. Dans le cas du second groupe, les informations transmises étaient fausses et générées de manière aléatoire. Les auteurs sont parvenus ici à réaliser un double aveugle thérapeute/patient. La suite vous la devinez ? Pas de différence sur la douleur au repos et en mouvement à court, moyen et long terme dans les deux groupes.
2. Fiabilité et validité palpatoire
Prenons l’exemple des EIPS, structures qui semblent en apparence faciles à palper, et utilisées dans certaines techniques palpatoires telles que la ligne EIPS-S2-S3 comme repère indispensable pour palper en regard les processus épineux.
Une revue systématique a inclus 13 études de qualité méthodologique faible à élevée.
L’accord sur la palpation des EIPS était faible : Kappa = 0,27, il n’y avait pas de différence entre les différentes techniques palpatoires (Cooperstein 2016).
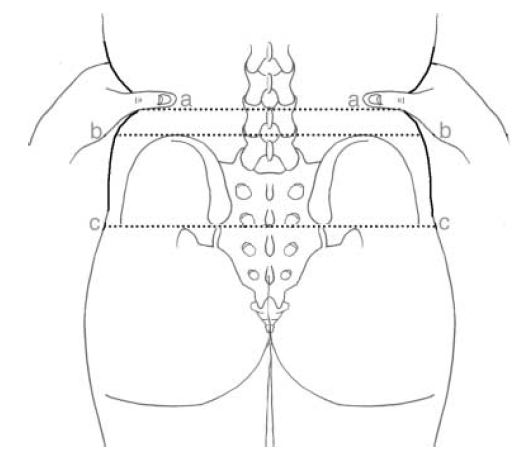
Discutons maintenant de la validité de la règle : «la ligne des EIPS est en regard du processus épineux de S2 » : les étages en regard de cette ligne montraient après analyse radiologique un interval pouvant aller de de L5 à S3 (Chakraverty 2006 ; Kim 2007).
Les autres règles palpatoires semblent ne pas avoir une meilleure validité. Citons la ligne des crêtes iliaques, censée être en regard de l’espace intervertébral L4-L5, ou encore la ligne tracée par les deux angles inférieurs des scapulas, censée se retrouver en regard de T7 (Cooperstain 2015 et 2017).
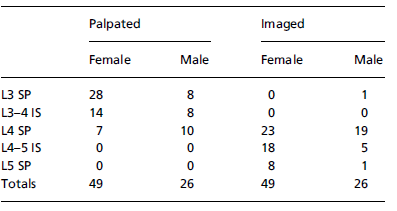
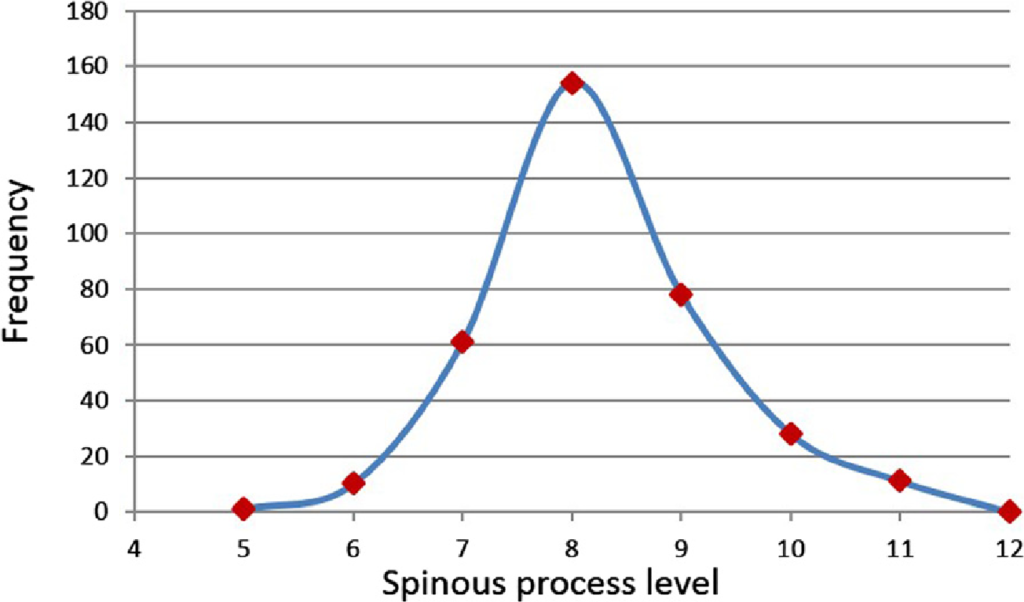
Issue de Cooperstain 2015, Cooperstain 2017
Pour continuer dans la zone, la palpation de L3 présente plus de 50 % d’erreur sur le repérage du processus épineux (Mieritz 2016), et celle de L5 varie de 45 à 61 % selon la technique utilisée (Merz 2013).
3. Fiabilité diagnostique de mobilité
Prenons l’exemple de la palpation de mobilité vertébrale lombaire :
- Fiabilité inter-examinateur: accord très faible k<0,17 (Seffinger 2004 ; Stochkendahl 2006)
- Fiabilité intra-examinateur: accord faible k< 0,35 (Seffinger 2004 ; Stochkendahl 2006)
- Moins de 13% des études existantes avant 2009 montrent une fiabilité modérée à parfaite (k>0,4) (Haneline 2008)
- La fiabilité diminue encore pour l’évaluation de la mobilité en rotation segmentaire (Bracht 2015)
Ces conclusions peuvent être généralisées aux autres étages vertébraux (Walker 2015).
Même si un défaut de mobilité vertébrale existe, il semble que la palpation ne permette pas aux évaluateurs, même entraînés, de se mettre d’accord sur sa présence ou son absence. Autrement dit sur un même patient, 2 évaluateurs sont susceptibles d’aboutir à une conclusion différente.
On comprend donc qu’on ne peut pas baser notre décision clinique sur un outil diagnostique aussi peu fiable.
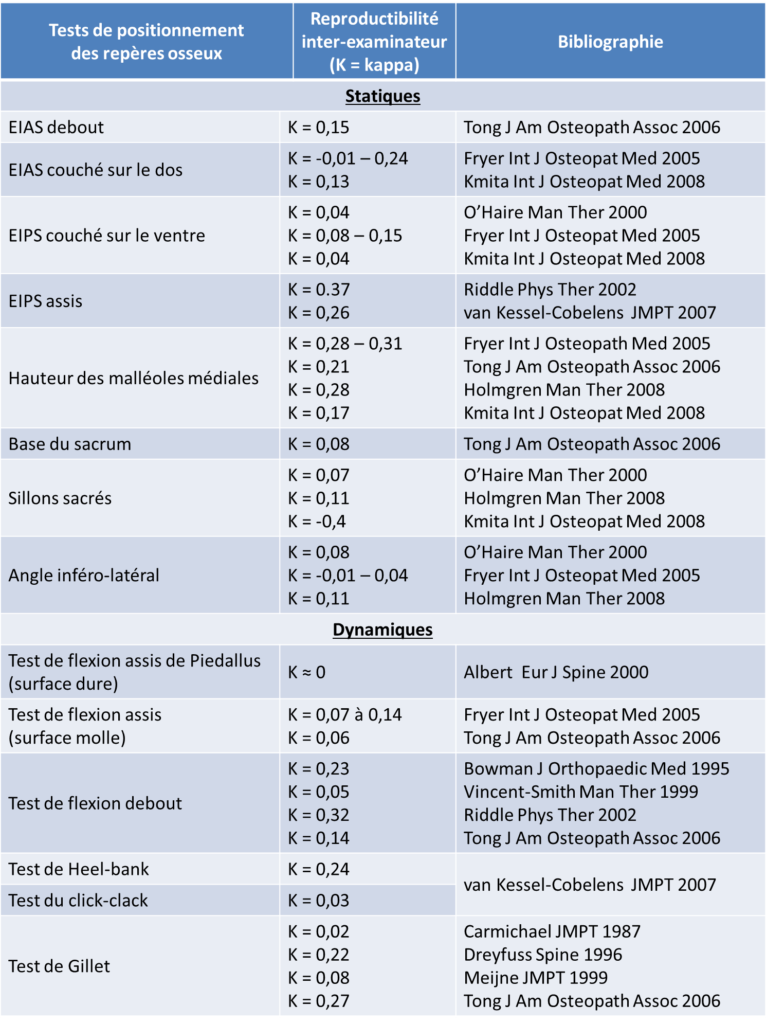
Voici un tableau plus exhaustif qui s’intéresse à la palpation des repères osseux. Ce tableau est le fruit du travail de Joshua Lavallée que je remercie fortement pour ce partage.
4. Validité diagnostique de mobilité
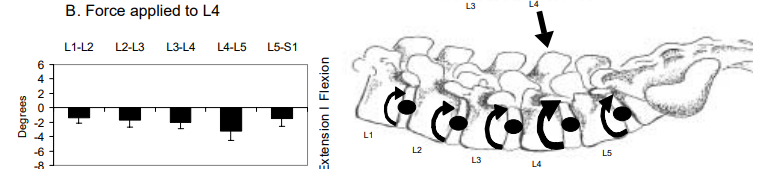
La rigidité vertébrale, c’est-à-dire la relation entre la force appliquée par le praticien sur la vertèbre et le déplacement de celle-ci, jugée par le praticien, n’est pas associée aux résultats radiographiques sur les mobilités en rotation (Snodgrass 2012) ainsi que sur les PA (poussées postéro-antérieure), et ce sur différentes zones vertébrales (Koppenhaver 2014).
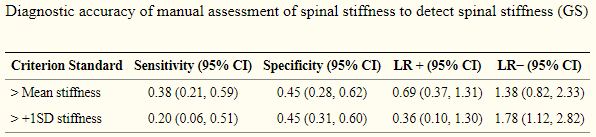
Issue de Snodgrass2012. Images issues de Koppenhaver2014
5. Direction spécifique à appliquer sur une hypo-mobilité :
Prenons l’exemple de la loi biomécanique concave-convexe notamment décrite par Kaltenborn, que l’on retrouve comme principe fondamental dans de nombreux cursus de thérapie manuelle, comme celui de Cyriax (Brandt 2007).
Le très bon papier de Neuman résume ainsi que celle-ci est avant tout une règle d’observation arthrocinétique, c’est-à-dire que les phénomènes de roulement-glissement sont bel et bien observés sous imagerie dynamique. Cependant, ce phénomène présente des données d’observations conflictuelles (Ludewig 2002 ; Deutsh 1996).
Toutefois, malgré l’existence de cette règle, il est clairement admis que celle-ci ne doit pas influencer la mise en place de la technique manuelle et donc ne doit pas être une règle de mobilisation (Neuman 2012) ! En effet, il a parfois été retrouvé un gain de mobilité accru sur des mouvements allant à l’inverse de la règle concave sur convexe.
Ex: Le Glissement postérieur serait plus efficace que le glissement antérieur pour regagner en rotation latérale (Johnson 2007). Ou encore, au niveau du genou, le glissement postérieur du fémur serait plus efficace que le glissement antérieur pour regagner en flexion (Scarvell2018).
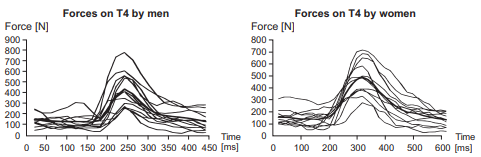
6. Force spécifique

Il est fréquent de retrouver dans la littérature, les livres ou les contenus d’organismes de formation, des propositions d’application de techniques manuelles avec une force spécifique sur la zone traitée, censée répondre à des objectifs préalablement fixés. Citons par exemple l’approche des grades de Maitland qui repose sur ce principe.
Pourtant, on retrouve une grande variabilité dans la pression appliquée selon les thérapeutes :
L’étude de Harms et Bader par exemple retrouve une pression plus de 3 fois supérieure par rapport à d’autres confrères pour déterminer la fin de course (de 100 à 350 Newton), ainsi qu’une grande variabilité de la pression appliquée sur tous les grades de mobilisation, et il en est de même pour l’étude de Herzog en 2010.
Ce constat est valable quelle que soit la zone testée (Snodgrass 2006).
Il est intéressant de constater que les thérapeutes expérimentés ont tendance à mettre plus de force selon le grade que les étudiants, même via des sous-groupes, la fiabilité inter-examinateur reste très faible (Snodgrass 2006).
Issue de Herzog 2010
7. Point d’application spécifique
Peut-on vraiment faire bouger spécifiquement une zone par rapport à une autre ? C’est-à-dire effectuer un mouvement isolé d’une structure ou d’une région par rapport à une autre, le plus souvent adjacente ? La force appliquée se projette en réalité sur une grande surface, jusqu’à 14 cm du site (Ross 2004 ; Kulig 2004).
8. Bonus, hors prisme du rasoir d’Ockham : le « crac » résulte-t-il d’une modification biomécanique ?
Que se passe-t-il lorsque l’on entend un « crac » à la mobilisation ou manipulation ?
C’est une question que nous posent souvent nos patients. Ce n’est pas une « remise en place articulaire ».
Pour ce qui est de l’explication du phénomène, deux hypothèses existent.
Un phénomène de tribonucléation, c’est-à-dire un phénomène résultant de la formation de cavité intra-articulaire lors de la manipulation, un peu comme le bruit lorsque l’on retire une ventouse du mur, Kawchuk et al. en parlent très bien ICI: https://www.ncbi.nlm.nih.gov/pubmed/25875374.
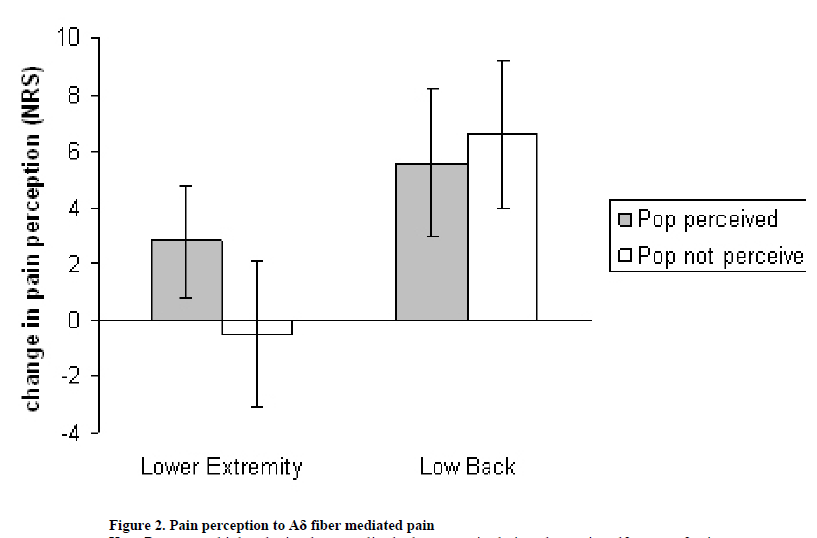
Mais aussi une hypothèse plus ancienne liée à l’effondrement de bulles de gaz suite à leur formation (formation qui peut aussi là encore expliquer le phénomène de tribonucléation). Cette formation est due au changement rapide de pression intra-articulaire lors de la manipulation, on parle de cavitation. (Chandran Suja 2018). Et ce «pop» audible est-il important pour l’efficacité de notre traitement ? Il semblerait que non (Reggars 1998 ; Bialosky 2010).
Issue de Bialosky et al. 2010
→ Aucun des pré-requis justifiant l’utilisation d’une approche biomécanique n’est ici soutenu par l’évidence scientifique de façon satisfaisante.
Nous avons ici argumenté principalement sur le râchis, et sur l’évaluation puis le traitement des mobilités spécifiques. Pour autant, ces données semblent transposables sur d’autres zones, ainsi que pour d’autres traitements, définis comme précis et comportant une rigueur méthodologique, comme les trigger points, ou encore les techniques de « muscle energy » (Lucas 2008 ; Myburgh 2008 ; Dennenny 2019).
La question toutefois ne semble pas être définitivement réglée :
Il convient de noter que la qualité méthodologique des études incluses dans les revues sur la fiabilité des tests de mouvements passifs est généralement faible (Stochkendahl 2006). En outre, lorsque les perceptions de mouvement se combinent à une approche symptomatique et aux résultats des tests de provocation, les cliniciens semblent identifier de manière plus précise le segment de mouvement problématique (Gold Standard : injection de bloc anesthésique locale (Jull et al. 1988 ; Phillips et al. 1996 ; Schneider et al. 2013).
Il ne semble pas possible de nier notre impact mécanique sur le corps. En effet, nous appliquons une force manuelle lors de PA allant jusqu’à 200 à 800 N (Herzog 2010). Les vertèbres bougent un peu (Cramer 2013), soit au moins 1mm au niveau des PAP cervicales, par exemple lors de manipulation HVLA (High Velocity Low Amplitude) (Anderst 2018). Ou encore, les nerfs glissent bel et bien lors des mobilisations neurales (Coppieters 2008).
Il semble aussi que selon la force et la fréquence de pression/mobilisation effectuées, l’effet résultant varie : plus la force est importante, plus l’effet sur l’EMG l’est aussi (Nougarou 2013). La réponse sympathique est plus importante lorsque la fréquence des PA augmente (Piekarz 2016 ; Kingston 2016).
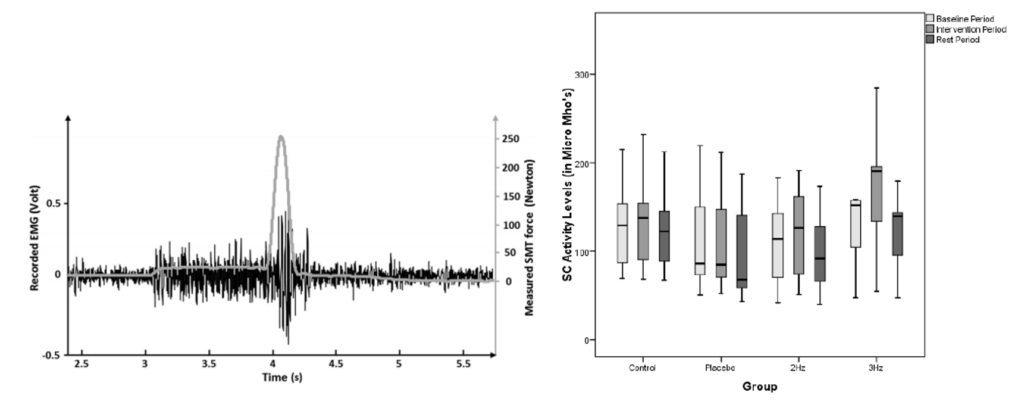
Issue de Nougarou et al. 2013
Mais il est impossible d’affirmer à l’heure actuelle que cet impact est spécifique d’une perte ou d’un gain de mobilité donné, du mouvement exclusif d’un nerf, ou encore du relâchement musculaire d’un muscle par rapport aux autres.
L’approche diagnostique biomécanique (perte/gain de mobilité, repérage de tension musculaire, etc.) semble donc contestable, et ne peut à ce jour avec certitude rentrer dans un processus de diagnostic et de soins pertinent. Pour autant cela ne remet pas en question l’utilité en pratique de la thérapie manuelle ni même nos compétences sur ce sujet, qui restent nécessairement utiles afin de l’appliquer correctement. Nous détaillerons cela dans les prochains articles.
Remerciements à Joshua Lavallée, Bryan Littré, Yvan Sonjon, Marguerite Dontenwille, Benjamin Heng, Théo Chaumeil, Anthony Halimi et Robin Vervaeke pour les (nombreuses) relectures.
Bibliographie
- Aquino RL, Caires PM, Furtado FC, Loureiro AV, Ferreira PH, Ferreira ML. Applying Joint Mobilization at Different Cervical Vertebral Levels does not Influence Immediate Pain Reduction in Patients with Chronic Neck Pain: A Randomized Clinical Trial. J Man Manip Ther. 2009;17(2):95–100. doi:10.1179/106698109790824686
- Anderst PhD , Tom Gale MS , Clarissa LeVasseur MS , Sandesh Raj BS , Kris Gongaware DC , Michael Schneider DC, DPT , Intervertebral Kinematics of the Cervical Spine Before, During and After High Velocity Low Amplitude Manipulation, The Spine Journal (2018), doi: https://doi.org/10.1016/j.spinee.2018.07.026
- Aspinall S, Jacquesa A, Leboeuf-Ydea C. No difference in pressure pain threshold and temporal summation after lumbar spinal manipulation compared to sham: A randomised controlled trial in adults with low back pain. Musculoskeletal Science and Practice 43 (2019) 18–25
- Bialosky J, Bishop M, Price D. The Mechanisms of Manual Therapy in the Treatment of Musculoskeletal Pain: A Comprehensive Model. Man Ther. 2009 October ; 14(5): 531–538. doi:10.1016/j.math.2008.09.001.
- Bialosky J, Bishop M , Robinson. The relationship of the audible pop to hypoalgesia associated with high velocity, low amplitude thrust manipulation: A secondary analysis of an experimental study in pain free participantsJ Manipulative Physiol Ther. Author manuscript; available in PMC 2011 February 1.
- Bracht M, Nunes G, Celestino J. Inter- and Intra-observer Agreement of the Motion Palpation Test for Lumbar Vertebral Rotational Asymmetry. Physiotherapy Canada 2015; 67(2);169–173; doi:10.3138/ptc.2014-16
- Brandt et al. An evidence-based review on the validity of the Kaltenborn rule as applied to the glenohumeral joint / Manual Therapy 12 (2007) 3–11
- Branney and Breen. Does inter-vertebral range of motion increase after spinal manipulation? A prospective cohort study Chiropractic & Manual Therapies 2014, 22:24
- Chakraverty R, Pynsent P Isaacs K. Which spinal levels are identified by palpation of the iliac crests and the posterior superior iliac spines? Anat. (2007) 210 , pp232–236
- Chandran Suja V, Barakat AI. A Mathematical Model for the Sounds Produced by Knuckle Cracking. Sci Rep. 2018;8(1):4600. Published 2018 Mar 29. doi:10.1038/s41598-018-22664-4
- Chiradejnant A, Maher CG, Latimer J, Stepkovitch N. Efficacy of “therapist-selected” versus “randomly selected” mobilisation techniques for the treatment of low back pain: a randomised controlled trial. Aust J Physiother 2003;49:233-41.
- Cooperstein R, F Truong. Systematic review and meta-analyses of the difference between the spinal level of the palpated and imaged iliac crests. J Can Chiropr Assoc 2017; 61(2)
- Cooperstein R , M Hickey. The reliability of palpating the posterior superior iliac spine: a systematic review. J Can Chiropr Assoc 2016; 60(1)
- Cooperstein et al. The location of the inferior angle of the scapula in relation to the spine in the upright position: a systematic review of the literature and meta-analysis Chiropractic & Manual Therapies (2015) 23:7 DOI 10.1186/s12998-014-0050-7
- Coppieters M, Butler D. Do ‘sliders’ slide and ‘tensioners’ tension? An analysis of neurodynamic techniques and considerations regarding their application. Manual Therapy 13 (2008) 213–221
- Cramer G ? Ross, Raju Quantification of Cavitation and Gapping of Lumbar Zygapophyseal Joints during Spinal Manipulative Therapy. J Manipulative Physiol Ther. 2012 October ; 35(8): 614–621. doi:10.1016/j.jmpt.2012.06.007
- De Oliveira, R. F., Liebano, R. E., Costa, L. da C. M., Rissato, L. L., & Costa, L. O. P. (2013). Immediate Effects of Region-Specific and Non–Region-Specific Spinal Manipulative Therapy in Patients With Chronic Low Back Pain: A Randomized Controlled Trial. Physical Therapy, 93(6), 748–756. doi:10.2522/ptj.20120256
- Deutsch A, Altchek DW, Schwartz E, Otis JC, Warren RF. Radiologic measurement of superior displacement of the humeral head in the impingement syndrome. J Shoulder Elbow Surg. 1996;5:186-193.
- Denneny D, Frawley HC, Petersen KTrigger Point Manual Therapy for the Treatment of Chronic Noncancer Pain in Adults: A Systematic Review and Meta-analysis. Arch Phys Med Rehabil. 2019 Mar;100(3):562-577. doi: 10.1016/j.apmr.2018.06.019. Epub 2018 Jul 17
- Donaldson MPT, Petersen S, Cook C FAAOMPTA Prescriptively Selected Non-Thrust Manipulation versus a Therapist Selected Non- Thrust Manipulation for Treatment of Individuals with Low Back Pain: A Randomized Clinical Trial. Jospt2016
- Flynn T, Fritz J, Whitman J, et al. A clinical prediction rule for classifying patients with low back pain who demonstrate short-term improvement with spinal manipulation. 2002;27(24):2835–2843.
- Fritz J, Childs Pragmatic application of a clinical prediction rule in primary care to identify patients with low back pain with a good prognosis following a brief spinal manipulation intervention. BMC Family Practice 2005, 6:29 doi:10.1186/1471-2296-6-29
- Haneline, Young. A REVIEW OF INTRAEXAMINER AND INTEREXAMINER RELIABILITY OF STATIC SPINAL PALPATION: A LITERATURE SYNTHESIS J Manipulative Physiol Ther2009;32:379-386
- Herzog W The biomechanics of spinal manipulation. Journal of Bodywork&MovementTherapies(2010) 14, 280e286.
- Johnson AJ, Godges JJ, Zimmerman GJ, Ounanian LL. The effect of anterior versus posterior glide joint mobilization on external rotation range of motion in patients with shoulder adhesive capsulitis. J Orthop Sports Phys Ther. 2007;37:88-99. http://dx.doi.org/10.2519/jospt.2007.2307.
- Kanlayanaphotporn R, Chiradejnant A, Vachalathiti R. The immediate effects of mobilization technique on pain and range of motion in patients presenting with unilateral neck pain: a randomized controlled trial. Arch Phys Med Rehabil 2009;90:187-92.
- Kawchuk GN, Fryer J, Jaremko JL, Zeng H, Rowe L, Thompson R (2015) Real-Time Visualization of Joint Cavitation. PLoS ONE 10(4): e0119470. doi:10.1371/journal.pone.0119470
- Kingston et al. /The effects of spinal mobilizations on the sympathetic nervous system: A systematic review Manual Therapy 19 (2014) 281e287
- Koppenhaver S, Hebert J, Kawchuk G ,Criterion validity of manual assessment of spinal stiffness. Man Ther. 2014 December ; 19(6): 589–594. doi:10.1016/j.math.2014.06.001.
- Kim, H. W., Ko, Y. J., Rhee, W. I., Lee, J. S., Lim, J. E., Lee, S. J., … Lee, J. I. (2007). Interexaminer Reliability and Accuracy of Posterior Superior Iliac Spine and Iliac Crest Palpation for Spinal Level Estimations. Journal of Manipulative and Physiological Therapeutics, 30(5), 386–389. doi:10.1016/j.jmpt.2007.04.005
- Kulig K, Landel R. Assessment of Lumbar Spine Kinematics Using Dynamic MRI: A Proposed Mechanism of Sagittal Plane Motion Induced by Manual Posterior-to-Anterior Mobilization. J Orthop Sports Phys Ther 2004;34:57-64.
- Liem T. T. Still’s Osteopathic Lesion Theory and Evidence-Based Models Supporting the Emerged Concept of Somatic Dysfunction. J Am Osteopath Assoc. 2016; 116(10):654-661 doi:10.7556/jaoa.2016.129
- Luca N Reliability of Physical Examination for Diagnosis of Myofascial Trigger Points A Systematic Review of the Literature. Clin J Pain 2009;25:80–89)
- Ludewig PM, Cook TM. Translations of the humerus in persons with shoulder impingement symptoms. J Orthop Sports Phys Ther. 2002;32:248-259.
- McCarthy CJ, Potter L, Oldham JA. Comparing targeted thrust manipulation with general thrust manipulation in patients with low back pain. A general approach is as effective as a specific one. A randomised controlled trial. BMJ Open Sport & Exercise Medicine 2019;5:e000514. doi:10.1136/ bmjsem-2019-000514
- Merz O, Wolf Uc, Robert M Validity of palpation techniques for the identification of the spinous process L5 Manual Therapy 18 (2013) 333e338
- Mieritz R, Kawchuk G. THE ACCURACY OF LOCATING LUMBAR VERTEBRAE WHEN USING PALPATION VERSUS ULTRASONOGRAPHY J Manipulative Physiol Ther 2016;xx:1-6)
- Myburgh C, Larsen AH, Hartvigsen J. A systematic, critical review of manual palpation for identifying myofascial trigger points: evidence and clinical significance. Arch Phys Med Rehabil 2008;89:1169-76.
- Nougarou, Dugas, Deslauriers PHYSIOLOGICAL RESPONSES TO SPINAL MANIPULATION THERAPY: INVESTIGATION OF THE RELATIONSHIP BETWEEN ELECTROMYOGRAPHIC RESPONSES AND PEAK FORCE. Journal of Manipulative and Physiological Therapeutics 2013
- Neumann D. The Convex-Concave Rules of Arthrokinematics: Flawed or Perhaps Just Misinterpreted? J Orthop Sports Phys Ther 2012;42(2):53-55. doi:10.2519/jospt.2012.0103
- Phillips D, Twomey L. A comparison of manual diagnosis with a diagnosis established by a uni-level lumbar spinal block procedure. Manual therapy. 1996;2.
- Piekarz V, Perry J, An investigation into the effects of applying a lumbar Maitland mobilisation at different frequencies on sympathetic nervous system activity levels in the lower limb, Manual Therapy (2016), doi: 10.1016/j.math.2016.01.001
- Ross Determining Cavitation Location During Lumbar and Thoracic Spinal Manipulation Is Spinal Manipulation Accurate and Specific? spine 2004;29:1452–1457
- Sherman K; Cook A; Wellman R. Development of a taxonomy to describe massage treatments for musculoskeletal pain. BMC Complementary and Alternative Medicine 2006, 6:24 doi:10.1186/1472-6882-6-24
- Seffinger M, Najm W, Mishra Reliability of Spinal Palpation for Diagnosis of Back and Neck Pain A Systematic Review of the Literature. Spine 2004;29:E413–E425
- Scarvell J, Hribar N, Galvin C. Analysis of Kneeling by Medical Imaging Shows the Femur Moves Back to the Posterior Rim of the Tibial Plateau, Prompting Review of the Concave-Convex Rule Running Head: Imaging Deep Knee Flexion. Phys Ther. 2019 Mar 1;99(3):311-318. doi: 10.1093/ptj/pzy144.
- Schomacher J . The Effect of an Analgesic Mobilization Technique When Applied at Symptomatic or Asymptomatic Levels of the Cervical Spine in Subjects with Neck Pain: A Randomized Controlled Trial. J Man Manip Ther. 2009;17(2):101-8.
- Sivernay J. Manual therapy: Process or product? Journal of Manual and Manipulative Therapy 2012 VOL. 20 NO. 2
- Schneider G, Jull G, Thomas K, Smith A, Emery C, Faris P, et al. Intrarater and interrater reliability for select clinical tests in patients referred for diagnostic facet joint blocks in the cervical spine. Archives of Physical Medicine and Rehabilitation. 2013;94:1628-34.
- Snodgrass et al. / A structured review of spinal stiffness as a kinesiological outcome of manipulation: Its measurement and utility in diagnosis, prognosis and treatment decision-making Journal of Electromyography and Kinesiology 22 (2012) 708–723
- Stochkendahl MJ, Christensen HW, Hartvigsen J, et al. Manual examination of the spine: a systematic critical literature review of reproducibility. J Manipulative Physiol Ther. 2006;29(6):. doi:10.1016/j.jmpt.2006.06.011
- Tuttle, N. (2009). Is It Reasonable to Use an Individual Patient’s Progress After Treatment as a Guide to Ongoing Clinical Reasoning? Journal of Manipulative and Physiological Therapeutics, 32(5), 396–403. doi:10.1016/j.jmpt.2009.04.002
- Walker B, Koppenhaver S, Stomski N, Hebert J Interrater Reliability of Motion Palpation in the Thoracic Spine
- Wong AYL, Kawchuk GN, The Clinical Value of Assessing Lumbar Posteroanterior Segmental Stiffness: A Narrative Review of Manual and Instrumented Methods, PM&R (2017), doi: 10.1016/j.pmrj.2016.12.001
- Zegarra-Parodi R, Fabre L. Analyse critique de l’enseignement de techniques manipulatives rachidiennes basées sur les « lois de Fryette. Kinesither Rev 2009;(96):44-47

One Comment
La fabuleuse histoire du bassin déplacé et du mal de dos
[…] les professionnels de santé qui passent par là, voilà un article de blog à ce sujet, écrit par des […]