Dans cette troisième partie sur quatre, nous allons tenter d’explorer ensemble comment et pourquoi intégrer des exercices (et lesquels) dans cette prise en charge où le repos complet n’est PAS conseillé et où la phase de retour au sport est plus qu’essentielle. Aide à la relecture : Marguerite Dontenwille, Robin Vervaeke, Joshua Lavallée Temps de lecture 15 minutes
Sommaire:
- La prescription en France
- Quelle formulation choisir ?
- L’impact sportif et financier
- LE patient type ?
- Stretching type
- Sprinting type
- Que faire face à une suspicion de lésion ? Diagnostic différentiel et tests cliniques
- Les particularités de l’avulsion et de la rupture complète
- La lésion classique aiguë des IJ : prédiction et pronostic
- La prise en charge de A à Z : les principes
- La prise en charge de A à Z : quelques subtilités
- Rééducation précoce
- Quelques conséquences et facteurs de risques
- Modification de l’architecture et de l’activation des IJ, que faire ?
- Les exercices en fin d’amplitude
- Une rééducation avec ou sans douleur, même combat ?
- Progresser en algorithme plutôt qu’en protocole, pour un soin individualisé.
- Prescrire des exercices à mes patients, oui mais lesquels ?
- La prise de décision du retour au sport, plus complexe qu’il n’y paraît
- La prévention avant / pendant / après la blessure
Des exercices à mes patients, oui mais lesquels ?
L’activation des muscles a le potentiel d’influencer les adaptations fonctionnelles et structurelles. Tous les travaux sur le sujet suggèrent que les IJ sont activés de manière hétérogène durant différents exercices.
La plupart de ces études ont utilisé soit l’Électromyographie de surface (EMGs), soit l’Imagerie par Résonance Magnétique Fonctionnelle (IRMf) afin de cartographier l’activité électrique ou métabolique des IJ suite à des exercices. Ces deux méthodes analysent des aspects différents de l’activité musculaire. Ces deux techniques montrent également de nombreuses limites. Leur interprétation est donc à prebdre avec précaution.
Concernant les limites de l’interprétation des IRMf, il semble inapproprié de comparer l’amplitude d’hypersignal sur des images en pondération T2 entre les individus, car les modifications visibles pour même individu peuvent être très variables. De ce fait, ce type de comparaison ne pourrait être interprété comme le signe d’une meilleure activation. Cependant la comparaison pour un même individu des changements à l’imagerie pour un temps de relaxation T2, semble plus appropriée, tout en nous donnant d’importantes informations sur le schéma de recrutement des muscles utilisés durant les exercices. Pourquoi s’intéresser à l’IRM ? L’absence de changements d’intensité lors du temps de relaxation T2 chez les personnes atteintes de la maladie de McCardle suggère que l’IRMf est sensible à la glycolyse, et on pense que le liquide osmotique qui se déplace ou qui persiste après l’exercice donne lieu à des changements d’intensité en T2. Les observations faites seraient une conséquence de l’accumulation des métabolites glycolytiques. L’IRM peut être un outil pour enquêter sur la répartition de l’activité musculaire suite à des lésions du système nerveux, un membre immobilisé, et suivre l’effet des interventions thérapeutiques.
Une des premières limites majeures de l’EMG de surface est la sensibilité aux interférences liées aux muscles voisins. Cela a pour conséquence de ne pas pouvoir discriminer de manière fiable et précise les muscles et les groupes musculaires proches. Il sera donc complexe, voire impossible de différencier la longue et la petite portion du biceps fémoral. Les EMGs sont également influencées par les tissus sous-cutanés, la vitesse de conduction des unités motrices, et la synchronie des unités motrices. De plus, l’interprétation des résultats est souvent sujette à des procédures de tests différentes et parfois peu cohérentes. Le problème ? Les données exploitables nous donnent une information sur la contractilité volontaire des IJ médiaux et latéraux, et si nous voulons être stricts, sur l’activité électrique d’une zone sous-cutanée sans plus de précisions. Aucune distinction ne peut être faite entre des chefs d’un même muscle ou d’agonistes se chevauchants. En raison de la diversité des méthodologies, il semble très difficile de conclure sur l’effet qu’a un exercice a sur une structure plus qu’une autre. Il a été jugé approprié de rapporter les données en regroupant les études selon le processus de normalisation du EMGs effectué dans chaque étude (moyenne de Fmax, pic de Fmax, % MVIC, RMS mV, % 1RM…).
Nous pourrions donc observer des exercices stimulant plus spécifiquement certains muscles plutôt que d’autres, surtout grâce à l’IRM (avis personnel mais gaffe à la surinterprétation des données). Cela pourrait nous aider à la fois à cibler une potentielle inhibition, et à prendre des décisions lors de la prévention ou lors du traitement. Nous verrons quels exercices amènent à plus d’activation de certains muscles par rapport à d’autres. Autrement dit, évaluer et analyser l’intensité et la distribution de l’activité métabolique au sein des muscles Ischio-Jambiers après un exercice.
Nous avons donc vu que nous pouvons, grâce à des données utilisant l’EMGs et l’IRMf comme outils d’évaluation, cibler préférentiellement des muscles et des structures selon les exercices choisis. Nous avons aussi vu que l’IRMf et l’EMGs ne donnent pas la même information qui sont parfois corrélées.
BOURNE, Matthew N., WILLIAMS, Morgan D., OPAR, David A., et al. Impact of exercise selection on hamstring muscle activation. British journal of sports medicine, 2017, vol. 51, no 13, p. 1021-1028.
BOURNE, Matthew N., TIMMINS, Ryan G., OPAR, David A., et al. An evidence-based framework for strengthening exercises to prevent hamstring injury. Sports Medicine, 2018, vol. 48, no 2, p. 251-267.
https://www.info-radiologie.ch/resonance_magnetique.php
DE KERVILER, E. et LEROY-WILLIG, A. 1-Interprétation du signal et du contraste en IRM.
SEGAL, Richard L. Use of imaging to assess normal and adaptive muscle function. Physical therapy, 2007, vol. 87, no 6, p. 704-718.
COLSON, S. S. Quantification de la fatigue musculaire par électromyographie de surface: intérêts des systèmes multicanaux. Science & Motricité, 2010, no 70, p. 39-46.
Fisher MJ, Meyer RA, Adams GR, et al. Direct relationship between proton T2 and exercise intensity in skeletal muscle MR images. Invest Radiol. 1990;25:480-485
Il est possible que la modalité isométrique puisse diminuer les mécanismes d’inhibition qui apparaissent durant des conditions excentriques, car l’activation musculaire volontaire s’est avérée plus élevée pendant des contractions isométriques.
Kay D, St Clair Gibson A, Mitchell MJ, et al. Different neuromuscular recruitment patterns during eccentric, concentric and isometric contractions. J Electromyogr Kinesiol 2000;10:425–31
Une diminution de l’inhibition corticale semble être associée à l’augmentation de l’activation des unités motrices. Ceci a été montré pour des sujets souffrant de tendinopathie patellaire et effectuant des exercices isométriques. Certains auteurs préconisent donc d’utiliser l’isométrique, en particulier sur les blessures récentes ou des atteintes très sensibles. L’un des objectifs serait d’améliorer le recrutement des unités motrices, avant de pouvoir intégrer par la suite des contraintes excentriques proches de la fonction de ce groupe musculaire, comme par exemple durant le sprint.
Rio E, Kidgell D, Purdam C, et al. Isometric exercise induces analgesia and reduces inhibition in Patellar tendinopathy. Br J Sports Med 2015;49:1277–83.
Fisher BE, Southam AC, Kuo Y-L, et al. Evidence of altered corticomotor excitability following targeted activation of gluteus maximus training in healthy individuals. Neuroreport 2016;27:415–21.
L’isométrique permet de travailler sans charge additionnelle, et également de diminuer la fatigabilité des muscles ne pouvant accepter beaucoup de contraintes. Il est recommandé par plusieurs auteurs de débuter par de l’isométrique durant les phases spécifiques où les contractions dynamiques ne sont pas encore permises. Au vu des connaissances produites à ce jour, les différentes modalités d’utilisation des muscles suggèrent que des adaptations morphologiques, physiologiques et architecturales spécifiques pourraient être obtenues en combinant différents exercices pour les IJ.
Concernant d’autres aspects, nous observons des différences dans le recrutement des muscles selon la modalité de contraction, concentrique ou excentrique. De ce fait, il sera difficile de conclure sur un mouvement effectué et son effet, au vu de tous ces éléments cités plus haut.
C’est pour ces raisons que chaque donnée liée aux exercices ne sera pas développée sinon il y aurait 8 parties au lieu de 4 et donc chacun des éléments sera à prendre avec précaution.
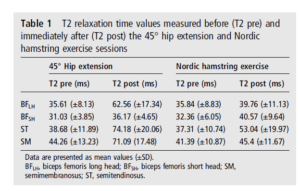
Selon Bourne et al 2017, nous obtenons un effet physiologique et métabolique plus important du BFLH* pour le Hip extension par rapport au Nordic Hamstring, alors que l’on observe dans le même temps une plus grande activation à l’EMGs. Si nous nous en tenons à l’IRMf, nous pouvons grâce aux résultats obtenus déterminer une hiérarchie dans le travail musculaire mesuré pour chacun des IJ, en terme de % de changement de signal avant et après les exercices (ce % de changement traduit l’activité métabolique des muscles lié à un effort) :
- Hip extension : ST>BFLH>SM>BFSH
- Nordic Hamstring : ST>BFSH>SM>BFLH
*BFLH = longue portion du biceps fémoral / BFSH = courte portion du biceps fémoral / ST = semi-tendineux / SM = semi-membraneux / BF = Biceps fémoral– Comprendre x>y comme x montre une activité métabolique donc travaillerais plus que y.
traduction : les changements entre les coupes IRM prises après les exercices nous montrent par exemple que la longue portion du Biceps fémoral a une activité métabolique plus importante que sa courte portion dans certains exercices. Extrêmement utile afin de lever une inhibition potentielle et éviter une hypertrophie de la courte portion (cf voir article numéro 2)

The 10 examined exercises: (A) bilateral stiff-leg deadlift, (B) hip hinge, (C) unilateral stiff-leg deadlift, (D) lunge, (E) unilateral bent-kneebridge, (F) unilateral straight knee bridge, (G) leg curl, (H) 45° hip extension, (I) glute-ham raise, (J) Nordic hamstring exercise.
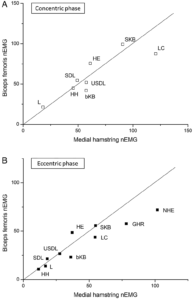
BOURNE, Matthew N., WILLIAMS, Morgan D., OPAR, David A., et al. Impact of exercise selection on hamstring muscle activation. British journal of sports medicine, 2017, vol. 51, no 13, p. 1021-1028.
Selon Mendigucha et al 2013, si nous nous en tenons à l’IRMf, nous pouvons grâce aux résultats obtenus, déterminer une hiérarchie du travail musculaire mesuré pour chacun des IJ, en terme de % de changement avant et après les exercices :
- Lunges = Fentes : peu d’effets sur le ST / peu d’effets sur le BFLH mais plus d’activation dans la portion proximale ( comprendre proche de la fesse )
- Eccentric Leg Curl : ST > BFLH
MENDIGUCHIA, Jurdan, GARRUES, Mirian A., CRONIN, John B., et al. Nonuniform changes in MRI measurements of the thigh muscles after two hamstring strengthening exercises. The Journal of Strength & Conditioning Research, 2013, vol. 27, no 3, p. 574-581.
Selon Mendez-Villanueva et al 2016, nous pouvons grâce aux résultats obtenus, déterminer une hiérarchie le travail musculaire mesuré pour chacun des IJ, en terme de % de changement avant et après les exercices :
- Flywheel Leg Curl : ST>BFSH>BFLH>SM
- Nordic Hamstring : ST>BFSH>SM>BFLH
- Russian Belt Deadlift : ST>SM>BLFH>BFSH
- Hip extension Conic-Pulley : ST>BLFH>SM>BFSH

Vous l’aurez par contre remarqué grâce à ce tableau, l’analyse peut se faire selon des zones au sein d’un muscle. En effet, il semblerait que les modifications, ainsi que les stimulations ou les exercices n’affectent pas de manière uniforme un muscle visé.
MENDEZ-VILLANUEVA, Alberto, SUAREZ-ARRONES, Luis, RODAS, Gil, et al. MRI-based regional muscle use during hamstring strengthening exercises in elite soccer players. PLoS One, 2016, vol. 11, no 9.
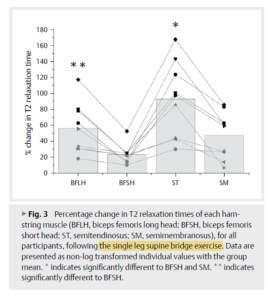
Single Leg Supine : ST>BFLH>BFSH>SM
BOURNE, Matthew, WILLIAMS, Morgan, PIZZARI, Tania, et al. A functional MRI exploration of hamstring activation during the supine bridge exercise. International journal of sports medicine, 2018, vol. 39, no 02, p. 104-109.
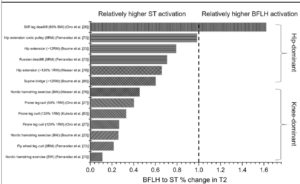
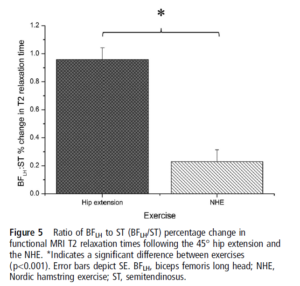
Ce schéma, tiré de Bourne et al 2017, fait la compilation de différents exercices montrant l’effet observable à l’IRM sur le ST et le BFLH. D’après cette étude, lorsque la hanche était mise en jeu durant les exercices, on observait préférentiellement une activité métabolique post-exercice du BFLH. En effet, il y a de grandes chances pour que le BFSH soit moins stimulé, car ce chef et mono-articulaire, alors que le BFLH est bi-articulaire.
Pour ce qui est de l’activation musculaire évaluée par EMGs, d’autres études ont été menées en tentant de séparer les mesures entre IJ médiaux et IJ latéraux. De ce fait, dans l’étude de Zebis et al 2013 par exemple, il est mis en évidence que le supine leg curl active préférentiellement les IJ latéraux. Or nous avons vu juste avant que cet exercice semble agir beaucoup plus sur la courte portion, comparativement à la grande portion, il agit très peu. Nous pouvons donc nous poser la question des limites de l’interprétation de l’EMGs pour discuter de l’implication de la hanche ou non, ou alors mettre en perspective que cela permet d’analyser l’activité myoélectrique du muscle sans en préciser le chef musculaire. Analyser l’activité métabolique ou l’activité myoélectrique amène à des réponses différentes, et à des conclusions différentes.
En plus de ce schéma tiré de Zebis et al 2013, l’étude de Heygyo et al 2019 nous montre que le semi-tendineux est préférentiellement activé en début de phase du nordic hamstring, alors que le biceps fémoral (impossible de préciser le chef long ou court) est plus actif en fin de phase, lorsque la hanche est en position neutre. Cette étude nous montre que l’exercice soit effectué avec une ou deux jambe, l’activité myoélectrique mesurée semble identique.

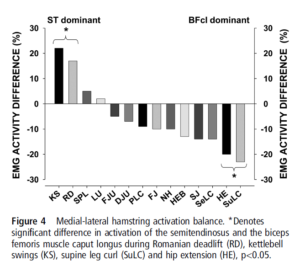
ZEBIS, Mette Kreutzfeldt, SKOTTE, Jørgen, ANDERSEN, Christoffer H., et al. Kettlebell swing targets semitendinosus and supine leg curl targets biceps femoris: an EMG study with rehabilitation implications. Br J Sports Med, 2013, vol. 47, no 18, p. 1192-1198.
Hegyi A, Lahti J, Giacomo J-P, Gerus P, Cronin NJ, Morin JB. Impact of hip flexion angle on unilateral and bilateral Nordic hamstring exercise torque and high-density electromyography activity. JOrthop Sports Phys Ther. 2019;26:1–37.
Une étude plus récente a tenté d’utiliser l’HD-EMG. Alors non ce n’est pas « high-définition EMG » on n’est pas sur un écran de télévision, mais High Density. Il y a plus de cellules cutanées permettant de prendre plus de mesures. Cependant, ces cellules sont en colonnes, et ne permettent à notre connaissance pas d’évaluer l’impact d’un exercice sur un muscle (ni si l’amplitude du signal correspond au bon chef musculaire visé, comme dit précédemment). L’activité à l’EMG a été normalisée par rapport à un pourcentage de la Contraction Maximale Isométrique Volontaire (%MVIC), qui a été déterminé pour des phases excentriques et concentriques pour chaque exercice. Une analyse de trois zones musculaires au sein d’une bande de HD-EMG a été réalisée : proximale, intermédiaire, et distale.

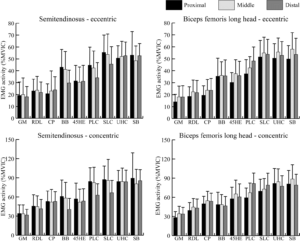
Hegyi, A., Csala, D., Péter, A., Finni, T., & Cronin, N. J. (2019). High‐density electromyography activity in various hamstring exercises. Scandinavian journal of medicine & science in sports, 29(1), 34-43.
Concernant l’endurance de force, il semblerait que le single-leg Romanian chair soit plus efficient que le nordic hamstring. Le test d’endurance était le single leg bridge test.
Macdonald B, O’Neill J, Pollock N, et al. The single-leg Roman chair hold is more effective than the Nordic hamstring curl in improving hamstring strengthendurance in Gaelic footballers with previous hamstring injury. J Strength Cond Res 2018.
Et si la rotation du pied avait une importance ? En effet, il semblerait que la rotation du pied puisse avoir une influence sur l’activité myoélectrique, et sur la force des IJ durant les exercices. Si on l’analyse en détail, la position du pied semble affecter l’activité myoélectrique lors de l’effort isométrique de flexion de genou en position assise, durant le deadlift à une jambe, et durant le prone leg curl.
Concernant le pont fessier à une jambe, les données sont contradictoires, mais le recrutement des IJ est fortement dépendant de la flexion de genou. Plus le genou est éloigné, plus les IJ vont être recrutés (appui du talon), et plus le genou est fléchi, plus les fessiers vont être recrutés (pied à plat).
La rotation du pied ne semble pas modifier l’activité myoélectrique des IJ lors du Nordic Hamstring.
Etant donné que cela semble être très dépendant de chaque exercice : multipliez les modalités et travaillez avec des positions de pied différentes.
Tips clinique : Certains experts, comme Carl Askling, préconisent de ne pas faire de renforcement stimulant trop la courte portion du biceps fémoral (si l’atteinte est sur la longue portion du biceps fémoral). En effet, ils proposent de stimuler le muscle ou le tissu lésé rapidement, afin d’éviter une inhibition qui durerait longtemps, ou une hypertrophie de compensation. Là, savoir qu’une inhibition est fréquente et touche souvent la longue portion du Biceps Fémoral, prend tout son sens.
Lynn, S. K., & Costigan, P. A. (2009). Changes in the medial–lateral hamstring activation ratio with foot rotation during lower limb exercise. Journal of Electromyography and Kinesiology, 19(3), e197-e205.
Jónasson, G., Helgason, A., Ingvarsson, Þ., Kristjánsson, A. M., & Briem, K. (2016). The effect of tibial rotation on the contribution of medial and lateral hamstrings during isometric knee flexion. Sports health, 8(2), 161-166.
Lim, W. T. (2018). Influence of Tibial Rotation on EMG Activities of Medial and Lateral Hamstrings During Maximal Isometric Knee Flexion. Physical Therapy Korea, 25(4), 46-52.
Beuchat, A., & Maffiuletti, N. A. (2019). Foot rotation influences the activity of medial and lateral hamstrings during conventional rehabilitation exercises in patients following anterior cruciate ligament reconstruction. Physical Therapy in Sport, 39, 69-75.
Pour les exercices de soulevés de terre, ou de squats et leurs variantes, une revue systématique a tenté d’observer leurs effets via l’activation musculaire évaluée par EMGs. Ils montrent que les muscles érecteurs du rachis et les fessiers sont plus stimulés que les IJ. Au sein des IJ, les médiaux sont préférentiellement activés comparativement aux latéraux. Lorsque les phases concentriques et excentriques sont analysées, les muscles fessiers et IJ montrent une activité myoélectrique plus importante en phase concentrique. Les études, ainsi que les méthodes de mesure et l’analyse à l’EMGs, sont très hétérogènes, ne permettant pas de conclure plus en détail.
Plusieurs exercices ont été analysés : le deadlift, romanian deadlift, stiff leg deadlift, back squat, front squat, hip thrust, hexagonal bar deadlift, 45 hip extension, Nordic hamstring, good morning, prone leg curl, sumo deadlift, squat unipodal.
Martín-Fuentes, I., Oliva-Lozano, J. M., & Muyor, J. M. (2020). Electromyographic activity in deadlift exercise and its variants. A systematic review. Plos one, 15(2), e0229507.
Il y a un type d’exercice que nous n’avons pas encore exploré, et qui est pourtant au centre de notre sujet : la course. En effet, la course peut être reprise progressivement. La vitesse, la durée et l’amplitude des foulées peuvent être maîtrisées, et réduites dans un premier temps. En quoi la course est-elle importante ?
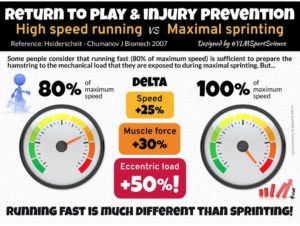
Premièrement car, lorsque l’on compare l’activité myoélectrique des IJ durant des sprints avec différents exercices de renforcement, nous observons que l’activité maximale durant les exercices est très limitée, et n’atteint jamais les niveaux d’activation des sprints (semi-tendineux 40-65% / Biceps fémoral 18-40% / semi-membraneux 40-75%). Les exercices de renforcement, aussi spécifiques qu’ils peuvent l’être, ne sont pas assez stimulants pour arriver à un niveau de recrutement musculaire qu’impose le sprint. Le travail de course et de sprint semble donc essentiel, voire obligatoire durant la rééducation.
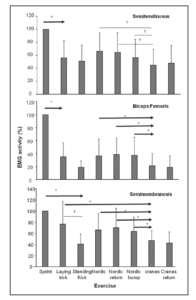
van den Tillaar, Roland, Jens Asmund Brevik Solheim, and Jesper Bencke. « Comparison of hamstring muscle activation during high-speed running and various hamstring strengthening exercises. » International journal of sports physical therapy 12, no. 5 (2017): 718.
Deuxièmement, les schémas d’activation des IJ sont très spécifiques selon les personnes. L’intensité d’activation des IJ est certes dépendante de la vitesse, mais les « pattern » sont dépendants de l’anatomie des individus, et des stratégies d’adaptation aux contraintes. C’est pour cela que peu importe la vitesse du sprint, les schémas d’activation des muscles restent identiques pour un individu. La course est donc l’exercice le plus spécifique existant pouvant s’adapter à votre patient concernant le recrutement de ses IJ. Les auteurs suggèrent que la reprise de course précoce est essentielle, car le biceps fémoral agit en synergie avec les autres muscles. Les exercices avec une position d’allongement des IJ, couplés avec une haute vitesse, semblent se rapprocher d’un niveau d’activation similaire au sprint, en restant tout de même trop éloignés des sollicitations nécessaires à une reprise des activités optimale.
La figure ci-dessous nous montre plusieurs choses intéressantes :
- L’activation myo-électrique des muscles est plus intense durant un sprint que durant une contraction volontaire maximale isométrique
- La phase la plus sollicitante pour les IJ est la fin de la phase oscillante “late phase swing”
- La sollicitation de chaque muscle n’est pas uniforme
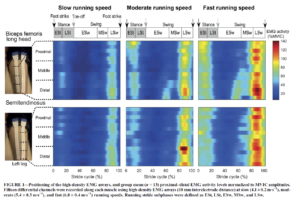
Hegyi, A., Gonçalves, B. A., Finni, T., & Cronin, N. J. (2019). Individual Region-and Muscle-specific Hamstring Activity at Different Running Speeds. Medicine and science in sports and exercise, 51(11), 2274-2285.
Liu, Y., Sun, Y., Zhu, W., & Yu, J. (2017). The late swing and early stance of sprinting are most hazardous for hamstring injuries. Journal of sport and health science, 6(2), 133.
Chumanov, E. S., Schache, A. G., Heiderscheit, B. C., & Thelen, D. G. (2012). Hamstrings are most susceptible to injury during the late swing phase of sprinting.
Quand je parle de course je parle si possible de SPRINT pas juste de course rapide, car les effets ne sont pas similaires.
Tips clinique pour le cabinet : Le travail d’agilité avec ou sans échelle de rythme peut être un bon compromis en début de rééducation, si vous n’avez pas la place en cabinet (personnellement je l’utilise fréquemment). Il sera intéressant de travailler la course avec une charge additionnelle (sled training), parachute, les changements de direction, ou encore de travailler contre une résistance élastique.
Le travail du tronc, et celui de coordination des membres inférieurs avec le tronc, sont également recommandés par la plupart des auteurs, afin de réintégrer les membres inférieurs dans les chaînes utilisées par le sportif durant ses activités sportives. Il est important de ne pas oublier que les muscles fessiers sont essentiels dans le sprint et le développement de la force horizontale.
Nous avons fait le tour de QUELQUES exercices qui pouvaient être utiles pour nos patients, mais surtout comment se le justifier. Après lire à vous d’individualiser les soins selon votre patient.
Que retenir de tout cela :
- Les données nous montrent que l’IRMf et/ l’EMGs nous aident à prendre des décisions pour choisir quels exercices pourraient être les plus intéressants selon certaines études.
- Privilégier dans un premier temps l’isométrique afin de lever l’inhibition post-lésionnelle (avis personnel)
- Privilégier dans un premier temps des exercices stimulant légèrement les IJ en phase algique
- Utiliser des exercices ayant une composante de mouvement de hanche ou en position d’allongement pour stimuler préférentiellement les muscles bi-articulaires peut être intéressant
- Varier les positions du pied
- Varier les modalités de contraction
- Varier les rotations du pied de votre patient durant les exercices (neutre/médiale/latérale)
- Une multitude d’exercices existent pour une multitude d’effets
- Se rapprocher progressivement de l’activité sportive en passant par de la pliométrie, des exercices balistiques etc…
- Reprendre la course précocement
- Les IJ font partie d’un ensemble, et travailler les fessiers, le tronc, et les mollets est cohérent en plus du travail spécifique sur les IJ
- Varier les exercices et les stimulations
La lecture de cet article est recommandée : Maestroni, L., Read, P., Bishop, C., & Turner, A. (2019). Strength and power training in rehabilitation: underpinning principles and practical strategies to return athletes to high performance. Sports Medicine, 1-14.
Certes nous parlons d’exercices et d’activité musculaire, mais il faut bien garder en tête que les tissus adjacents vont également s’adapter aux contraintes (enveloppes aponévrotiques, fascias, système nerveux…)
Maintenant que vous avez les ingrédients et avez les connaissances permettant de justifier vos pratiques, à vous de créer votre recette et d’individualiser la prise en charge en prenant au moins en compte ces paramètres.
Voici UNE proposition de Jurdan Mendiguchia. Je vous ai présenté quels exercices agissent comment et sur quelle structure, quels éléments ont été désignés par les experts du domaine comme essentiels, à vous de créer votre recette avec ces ingrédients. L’individualisation de la prise en charge se fait en partie sur la progression algorithmique puis sur la prise en charge proche du retour au sport.
La prise de décision du retour au sport, plus complexe qu’il n’y paraît

Nous avons déjà discuté des facteurs pronostics qui pourraient nous amener à obtenir un retour au sport plus ou moins précoce. Maintenant, nous allons nous intéresser à la notion de retour au sport, ainsi que les éléments pouvant nous aider à prendre au mieux cette décision durant la prise en charge.
Le retour au sport est considéré comme faisant partie d’un continuum entre la rééducation et la réathlétisation. Ce n’est pas simplement une décision prise seule à la fin du processus de la rééducation. Cette décision doit être partagée avec le patient, et nous devrions discuter avec ce dernier de nos buts, nos intentions, et des délais moyens espérés. Cette décision doit être prise grâce à tous les éléments contextuels liés à la situation du patient (âge, niveau sportif, aspect économique, social, psychologique, sport spécifique, échéances sportives, objectifs du patient, moment dans la saison…) Nous allons donc nous intéresser aux critères médicaux du retour au sport. L’objectif de ces critères est, de notre point de vue, de diminuer un maximum le risque de récidives.
Tout d’abord, afin de se rapprocher du moment où le retour au sport pourrait être possible, il faudrait qu’il y ait, tout du long de la prise en charge, une progression dans les contraintes et les charges que peut absorber le patient. Steven Duhig a publié en 2016 une étude évaluant le volume de course à haute intensité et haute vitesse pouvant être en lien avec la survenue des blessures des IJ. Une augmentation brutale de la distance de sprint durant la semaine s-1 semble plus prédictive de la survenue de blessures qu’une augmentation de la charge plus progressive sur les semaines s-1, s-2 et s-3. Ils mettent également en avant le fait que le risque de survenue de blessure s’estompe avec la diminution du volume de sprint sur la semaine s-1. Ils proposent donc que le travail de sprint se fasse par périodisation et mésocycles n’excédant pas 4 semaines. Ces cycles pourraient donc être constitués de cette manière : augmentation progressive du volume de sprint et de course sur 3 semaines, avec la quatrième semaine de repos ou avec un volume de sprint plus faible. Ceci est réfléchi afin que les tissus s’adaptent et que les performances puissent augmenter, tout en minimisant les risques de blessure inhérents à la pratique du sprint.
Duhig, Steven, Anthony J. Shield, David Opar, Tim J. Gabbett, Cameron Ferguson, and Morgan Williams. « Effect of high-speed running on hamstring strain injury risk. » Br J Sports Med 50, no. 24 (2016): 1536-1540.
Rappelons qu’il existe une fenêtre de 15 semaines de vulnérabilité après le retour au sport pour les patients ayant récemment subi une lésion myo-collagénique. La notion de progression de la charge après la rééducation prend alors tout son sens. Stares et al montrent même que, pour un suivi de 12 semaines suite à une lésion aux IJ, le risque de blessure diminue de semaine en semaine, mais ne redevient jamais aussi faible qu’avant. Moins de 60% des athlètes de la cohorte n’ont pas eu de blessures associées durant cette période. Ce qui veut dire que 40% en ont eu. Le risque de blessure est plus grand durant les premières semaines de retour au sport, et serait lié à l’incapacité de maintenir durant la prise en charge un niveau d’effort, de contraintes, et un volume de course assez élevé.
L’étude de Stares et al est également la première à mettre en évidence une relation entre une blessure n’ayant pas d’impact sur la perte du temps de jeu sur des athlètes, avec le temps de perte de jeu pour une prochaine récidive. En effet, les blessures n’amenant pas à une perte de temps de jeu sont souvent ignorées, contrairement à celles pouvant amener une perte du temps de jeu ou une incapacité. L’attention des staffs médicaux et des praticiens de la santé devrait être portée sur tous les types de lésions.
Dernier point extrêmement intéressant, plus de 60% du temps de jeux perdu à cause des blessures était réparti dans un pool de 33% des athlètes de l’étude, ce qui indique un taux de récurrence élevé pour certains, ou des blessures de plus en plus problématiques.
ORCHARD, John W., JOMAA, Mohammad Chaker, ORCHARD, Jessica J., et al. Fifteen-week window for recurrent muscle strains in football: a prospective cohort of 3600 muscle strains over 23 years in professional Australian rules football. British Journal of Sports Medicine, 2020.
Stares, Jordan J., Brian Dawson, Peter Peeling, Jarryd Heasman, Brent Rogalski, Jack Fahey-Gilmour, Gregory Dupont, Michael K. Drew, Marijke Welvaert, and Liam Toohey. « Subsequent injury risk is elevated above baseline after return to play: a 5-year prospective study in elite australian football. » The American journal of sports medicine 47, no. 9 (2019): 2225-2231.
Blanch, Peter, and Tim J. Gabbett. « Has the athlete trained enough to return to play safely? The acute: chronic workload ratio permits clinicians to quantify a player’s risk of subsequent injury. » Br J Sports Med 50, no. 8 (2016): 471-475.
Il n’est pas non plus exclu qu’une reprise trop précoce puisse augmenter le risque de survenue de blessure. C’est une hypothèse plausible, et probable au vu des données existantes. Par exemple, pour des athlètes ayant bénéficié d’une chirurgie du ligament croisé antérieur, on peut observer que plus de 80% des athlètes ayant repris le sport avant 9 mois vont subir une rechute dans les 3 ans qui suivent. Cela même si les athlètes en question montraient les mêmes scores fonctionnels, que le groupe de patients n’ayant subi aucune récidive.
Beischer, Susanne, Linnéa Gustavsson, Eric Hamrin Senorski, Jón Karlsson, Christoffer Thomeé, Kristian Samuelsson, and Roland Thomeé. « Young athletes who return to sport before 9 months after anterior cruciate ligament reconstruction have a rate of new injury 7 times that of those who delay return. » journal of orthopaedic & sports physical therapy 50, no. 2 (2020): 83-90.
L’étude de Stares et al 2018 nous montre par exemple qu’allonger le délai de retour au sport d’une dizaine de jours, afin d’augmenter progressivement le volume d’effort supporté par l’athlète, est associé avec une diminution du risque de récidives au football australien.
Stares, Jordan, Brian Dawson, Peter Peeling, Michael Drew, Jarryd Heasman, Brent Rogalski, and Marcus Colby. « How much is enough in rehabilitation? High running workloads following lower limb muscle injury delay return to play but protect against subsequent injury. » Journal of science and medicine in sport 21, no. 10 (2018): 1019-1024.
La littérature s’est intéressée en majorité à des tests physiques, des tests fonctionnels ou des critères physiques fonctionnels. Cependant, il faut également que le patient se sente prêt psychologiquement à retourner sur le terrain. Certains paramètres cognitifs comme l’appréhension, ou la peur de refaire certaines activités, sont des facteurs d’augmentation du délai de retour au sport. Il sera de notre responsabilité de minimiser l’appréhension du patient lors du retour à la compétition.
Pour nous, la combinaison de tests adéquats devrait certes amener à un retour au sport le plus précoce possible, mais avant tout permettre le minimum de risques lors de ce retour.
Jack Hickey, lors de sa thèse, s’est également intéressé aux critères de retour au sport utilisés et décrits au sein des études interventionnelles. Il en a tiré 4 grands thèmes, concernant les critères de progression et de retour au sport :
- Le H test
- Le monitoring par la douleur (pain free)
- Une progression à travers des tests cliniques, des tests de performance fonctionnels, et des tests de force
- Une progression grâce à des tests de performance (fonctionnels), associés à des tests isocinétiques, afin de quantifier une différence entre le membre atteint et le membre sain
Certaines subtilités sont à mettre en avant afin de mieux appréhender ces données :
- Selon les études, les protocoles de traitement n’étaient pas du tout similaires. Les études montrant le plus haut taux de récidive étaient celles intégrant des étirements précoces et maintenus, et celles avec le moins de récidives, de l’actif précoce.
- L’inclusion des patients, ainsi que le triage des données, n’a pas été réalisé avec une analyse par IRM (voir billets précédents)
- L’inclusion du H-test semble certes augmenter le temps de retour au sport, mais diminuer drastiquement le taux de récidives. Cependant, dans les études de Askling, il y avait également des patients qui avaient comme mécanisme lésionnel l’étirement (stretching type) ce qui augmente artificiellement le temps de retour au sport de toute la cohorte.
Malheureusement, les critères de retour au sport ne se basaient pas sur des évidences scientifiques solides, et manquaient de consensus. Cependant, lors du consensus de 2016 concernant le retour au sport en général, les experts sélectionnés préconisent d’utiliser des tests dont les sollicitations se rapprocheraient le plus possible des contraintes que le joueur pourrait subir lors de la reprise.
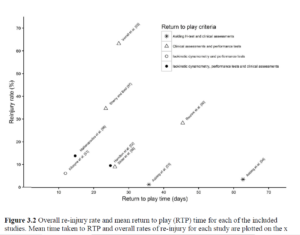
Hickey, Jack T., Ryan G. Timmins, Nirav Maniar, Morgan D. Williams, and David A. Opar. « Criteria for progressing rehabilitation and determining return-to-play clearance following hamstring strain injury: a systematic review. » Sports medicine 47, no. 7 (2017): 1375-1387.
Ardern, Clare L., Philip Glasgow, Anthony Schneiders, Erik Witvrouw, Benjamin Clarsen, Ann Cools, Boris Gojanovic et al. « 2016 Consensus statement on return to sport from the First World Congress in Sports Physical Therapy, Bern. » British journal of sports medicine 50, no. 14 (2016): 853-864.
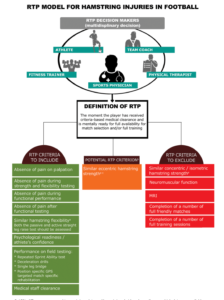
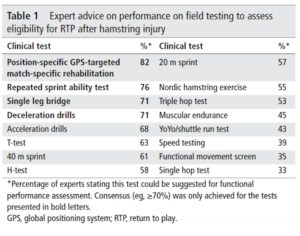
Une étude de Delphi de 2018 semble arriver à un consensus quant aux critères de retour au sport pour les lésions aux IJ, dont voici les éléments en infographie :
Van Der Horst, Nick, F. J. G. Backx, Edwin A. Goedhart, and Bionka MA Huisstede. « Return to play after hamstring injuries in football (soccer): a worldwide Delphi procedure regarding definition, medical criteria and decision-making. » British journal of sports medicine 51, no. 22 (2017): 1583-1591.
Cette étude de Delphi s’est explicitement intéressée à la décision du retour sur le terrain, soit lorsque le joueur peut reprendre les entraînements complets et un match. Les auteurs s’accordent également sur le fait que le patient, ou l’athlète, doit se sentir prêt à reprendre le sport.
Podlog L, Heil J, Schulte S. Psychosocial factors in sports injury rehabilitation and return to play. Phys Med Rehabil Clin N Am 2014;25:915–30.
Ardern CL, Taylor NF, Feller JA, et al. A systematic review of the psychological factors associated with returning to sport following injury. Br J Sports Med 2013;47:1120–6.
Dunlop, Gordon, Clare L. Ardern, Thor Einar Andersen, Colin Lewin, Gregory Dupont, Ben Ashworth, Gary O’Driscoll, Andrew Rolls, Susan Brown, and Alan McCall. « Return-to-Play Practices Following Hamstring Injury: A Worldwide Survey of 131 Premier League Football Teams. » Sports Medicine (2019): 1-12.
Cependant, bien que venant d’un consensus, de futures études cliniques devront tenter d’évaluer la supériorité de ces critères sur le risque de récidives. Le niveau de fatigue, ainsi que l’effet de la fatigue sur les performances de l’athlète, seraient intéressants à explorer lors de tests de performance qualitatifs ou quantitatifs. Rappelons qu’un consensus d’experts reste au plus bas dans la pyramide des preuves. Ces consensus sont extrêmement utiles pour mener des études suivant les modèles préconisés par ces experts, qui font des observations sur le terrain, afin d’évaluer si nous nous orientons vers la bonne direction ou non.
Une étude pilote, voulant évaluer le retour à l’entraînement, a pu mettre en avant que le SMART (Safe Multidimensionnal Algorithm for Return to Training) parvient à identifier certains paramètres prédictifs d’un plus haut taux de récidives. Les athlètes ayant subi une récidive montrent un score SMART plus faible que les autres athlètes en terme de : douleur, tests d’agilité, mouvements spécifiques liés au sport, anxiété, dépression.
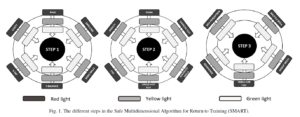
Gomez-Piqueras, Pedro, Sixto González-Víllora, Alberto Grassi, Boris Gojanovic, Martin Hägglund, and Markus Waldén. « Are we making smart decisions regarding return to training of injured football players? preliminary results from a pilot study. » Isokinetics and Exercise Science 26, no. 2 (2018): 115-123.
L’approche rééducative dans la prise en charge de ce type d’atteinte devrait donc être multifactorielle, comme préconisé plus tôt dans ce billet. Car ces nombreux paramètres interagissent de manière complexe.
Tips clinique : Au vu des données et du matériel utilisé, il est facile et cohérent de combiner certains des tests d’endurance de force, des tests d’endurance (par exemple le single leg hamstring bridge en comparaison avec le côté sain et blessé), force max, reprise et répétition des sprints sans douleur, H-test, tests fonctionnels comme le single leg hop jump, et être indolore à la palpation. Peuvent suivre ensuite certains retours à l’entraînements ainsi que des questionnaire mettant en évidence ou non la confiance qu’à l’athlète en ses capacités à reprendre le terrain. Bien sûr que nous n’avons pas tous des appareils isocinétiques au cabinet, d’ailleurs les données sont inconstantes quant à savoir si l’appareil isocinétique permet de détecter des facteurs de risques. Un dynamomètre manuel pourrait par contre être utile et intéressant, afin de pallier au manque de mesure de force maximale. Concernant le retour au sport, il ne suffit pas de valider des tests cliniques, mais une surveillance durant les premier temps de jeu est nécessaire car une fenêtre de vulnérabilité semble exister. Comme certains auteurs le disent , il ne suffit pas de jouer 1 ou 4 matchs pour dire que le retour au sport est validé, car le but de cette étape est que le risque de rechute soit au plus bas, d’où une surveillance, des tests et des questionnaires.
FIN PARTIE 3/4
Encore merci d’être resté jusque là. J’espère que la dernière partie va vous ravir, nous parlerons de prévention ( la vraie ) qui est tout aussi importante voir plus importante dans certains cas que la rééducation en elle même.


Laisser un commentaire